6 術前準備
除按一般心臟直視手術常規準備外,術前應做二維超聲心動圖和彩色多普勒檢查,瞭解主動脈瓣病理解剖,瓣環和左室大小,以及是否合併主動脈瓣關閉不全及其程度,以便選擇適當手術方式。對危重嬰幼兒在手術前應注意監測循環、呼吸和代謝狀況。有心功能不全表現時,應予強心利尿治療,必要時給予正性肌力藥物,病情危重的新生兒需要急診處理。診斷一旦確立,應首先開始經中心靜脈給予前列腺素E1,保持動脈導管開放,恢復經導管的右向左分流,可減輕肺動脈高壓和維持體循環灌注,使其從體循環低灌流和酸中毒狀態下得到緩解。這些嬰兒常需做氣管插管和機械通氣,適當應用血管活性藥物如多巴胺等,有助於改善呼吸循環功能。
8 手術步驟
在遊離帶瓣肺動脈前首先得熟悉肺動脈根部鄰近的解剖關係,左冠狀動脈主幹從主動脈左竇發出後橫行於肺動脈根部後方,併發出前降支及迴旋支,第1間隔支,有時2~3個間隔支可立即從前降支近端發出,經肺動脈瓣環後方穿入室間隔,術中應注意保護(圖6.12.4.3.2-1)。

1.體外循環插管前先將主動脈、肺動脈及其分支充分遊離,在主肺動脈分叉前預置一標誌線,然後開始體外循環。如主動脈瓣能閉攏,在主動脈根部插管灌注心臟停搏液誘導心臟停搏。
2.於標誌線部位橫斷主肺動脈,確保切口在肺動脈瓣交界上方,檢查肺動脈瓣無異常,自主動脈根部銳性分離出主肺動脈瓣基部,然後將肺動脈幹向前牽引,繼續往後下分離開周圍組織,將主肺動脈後壁與左冠狀動脈完全遊離開,直至能見到右心室肌肉。
3.用彎血管鉗逆性通過肺動脈瓣作引導,確定右室流出道前壁。於肺動脈瓣環最低點下6~8mm做切口,切開全層右室前壁,切口延至主動脈時注意勿損傷右冠狀動脈圓錐支。
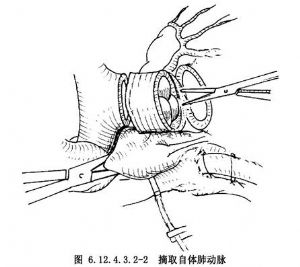
4.右室流出道後方注意不要損傷左冠狀動脈主幹,前降支和第一間隔支。爲避免損傷上述血管,在右室流出道後方可在內膜下做斜切口,可先用小圓刀自右室流出道後壁瓣環下6~8mm處切開內膜層,再用彎剪幾乎平行後壁進行分離(圖6.12.4.3.2-2),如此後壁肌肉切口呈一斜面,可寬約10mm。將右室流出道前方和後壁切口離斷,摘下的肺動脈瓣後方的肌肉緣就較薄。要注意檢查,並置入生理鹽水稀釋肝素溶液中浸泡、備用。
5.阻斷升主動脈,按常規保護心肌並使心臟完全處於鬆弛狀態,參照同種帶瓣主動脈根移植方法,在阻閉鉗下方切斷升主動脈,切除主動脈根保留動脈壁寬度2~4mm。切除主動脈瓣,探查主動脈瓣環和左室流出道,距冠狀動脈開口2~3mm的主動脈壁上切下左、右冠狀動脈,避免做過多遊離。
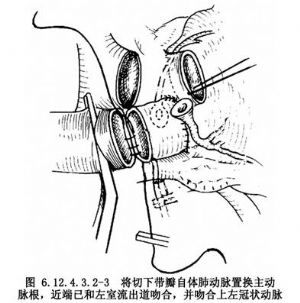
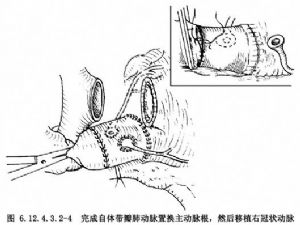
6.參照應用同種帶瓣主動脈置換主動脈方法,將摘下自體肺動脈瓣移植於主動脈根部(圖6.12.4.3.2-3),並將切下左、右冠狀動脈分別吻合於移植的肺動脈相應部位(圖6.12.4.3.2-4)。
7.應用同種帶瓣主動脈重建右室-肺動脈通道,注意保護切口下冠狀動脈及其分支(圖6.12.4.3.2-5)。
