5 分類
7 概述
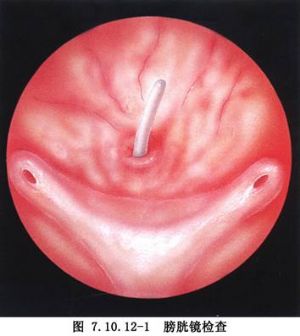
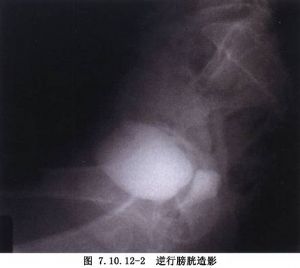
帶蒂大網膜修補膀胱陰道瘻是應用較多、效果較好的大網膜手術之一。其基本術式是,在瘻孔處的膀胱壁和陰道壁之間分離出1條隧道,將帶蒂大網膜填塞之。動物實驗表明,大網膜血供豐富,淋巴迴流良好,可以吸收其覆蓋組織的炎性滲出液;大網膜的脂肪組織纖維化後,可緊貼在瘻孔壁,促進瘻孔癒合。因此,臨牀上將帶蒂大網膜填塞在膀胱陰道瘻孔的膀胱壁和陰道壁之間,可以獲得滿意的療效。本手術的主要優點是:①術中只需暴露瘻孔、分離隧道和插填網膜,手術操作簡便安全;②修補時,不必切除膀胱瘻孔邊緣和縫合瘻孔的膀胱壁,故不會導致術後膀胱容量縮小;③若同時合併膀胱攣縮者,帶蒂大網膜可以提供膀胱成形術的組織來源。本手術的主要缺點是手術需剖開腹腔和裁剪大網膜,並將大網膜引入到盆腔底部後固定之,因此術後可能發生腸梗阻(內疝)、腸粘連和腹腔感染等。此外,術後還可能出現尿瘻、尿失禁和尿瀦留等併發症。陰道瘻的影像表現見下圖(圖7.10.12-1,7.10.12-2)。
9 禁忌症
1.能在腹膜外進行修補的膀胱陰道瘻,不應採用本手術,以免術後發生腹部併發症。
2.產傷所致膀胱陰道瘻不足3個月者。因其瘻孔局部的壞死組織尚未完全脫落、炎症尚未消退或者瘢痕尚未軟化,手術極易失敗。
3.子宮頸癌放射治療後發生的膀胱陰道瘻,如膀胱鏡檢查發現仍有膀胱粘膜明顯充血、水腫或者瘻孔可疑爲癌腫所致者。
4.結核性膀胱陰道瘻,如膀胱鏡檢查發現仍有膀胱粘膜結核性改變、全身結核和泌尿生殖系結核未能控制者。
10 術前準備
1.詳盡的婦科檢查 注意外陰皮炎、瘻孔的位置大小、陰道瘢痕狹窄、尿道缺損閉鎖、子宮頸撕裂和活動度、子宮的大小和活動度以及盆腔炎的體徵等。
2.糾正貧血,改善全身營養狀態,控制尿路感染,解除尿路梗阻和結石,加強抗結核治療或治療腫瘤(子宮頸癌)等原發病。
3.年老絕經、長期授乳閉經或其他卵巢功能不足者,手術前1周起服用己烯雌酚(1~2mg/d)直至術後拔除恥骨上膀胱造口管,自行排尿時。改善陰道的血液供給,促進陰道切口癒合。
4.術前1周起,用1∶5000高錳酸鉀液(溫)坐浴,每天2次;500ppm碘伏溶液或1∶2000新潔爾滅液沖洗陰道,每天1次。
7.手術前晚和當日早晨,用肥皂水灌腸。
12 手術步驟
12.1 1.切口
12.2 2.分離瘻孔
(1)將窺陰器插入陰道,再次消毒陰道四壁,包括宮頸和瘻孔周圍。以棉花棒沾碘酊、乙醇消毒宮頸。
(2)用絲線將兩側小陰脣縫合在大陰脣外側的皮膚,以利暴露手術野。將陰道拉鉤插入陰道,牽開陰道後壁。在直視下,探查瘻孔的部位和大小、尿道缺損和閉鎖以及陰道瘢痕等。用組織鉗牽拉瘻孔下緣之陰道壁或宮頸前脣,使瘻孔顯露良好。
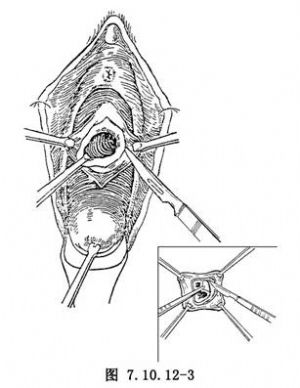
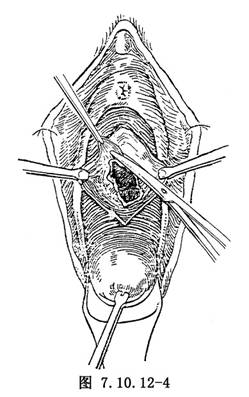
(3)用組織鉗牽引瘻孔四周的陰道粘膜,距瘻孔緣0.5~1cm處作環形切口,用手術刀(或剪)自四周向瘻孔中心分離,直至接近瘻孔緣(圖7.10.12-3)。爲了減少陰道粘膜縫合時的張力,可用手術鑷提起瘻孔切口外緣的陰道粘膜,以手術刀(或剪)向外周做潛行分離1.5~2cm(圖7.10.12-4)。
12.3 3.切開膀胱
取恥骨正中切口,進入膀胱區。縱行切開膀胱前壁,檢查上述經陰道分離瘻孔的情況。必要時,在膀胱內繼續分離瘻孔邊緣,達1.5~2cm爲宜。如果輸尿管口位於瘻孔邊緣或瘻孔內,則應在該輸尿管近膀胱壁處切斷,於遠離瘻孔的膀胱部位行輸尿管膀胱吻合術。
12.4 4.隧道形成
沿膀胱後壁的腹膜外間隙向下鈍性分離直達瘻孔處,再將瘻孔與周圍組織作鈍性分離,形成一個可容納2~3橫指的隧道(圖7.10.12-5)。

12.5 5.裁剪大網膜
將腹壁切口向上延長達劍突下,打開腹腔,顯露大網膜,將大網膜進行裁剪。將裁剪的1條帶蒂大網膜拖出腹腔外,測試其能否無張力地到達瘻孔處。另用4-0可吸收線經陰道縱行間斷縫合陰道壁(圖7.10.12-6)。

12.6 6.大網膜填塞瘻孔
將帶蒂大網膜經膀胱後壁隧道拖入膀胱內,覆蓋在已縫合的陰道切口上,摺疊3~4層,用4-0可吸收線將大網膜間斷縫合固定在瘻孔切口的膀胱粘膜邊緣(圖7.10.12-7)。然後,在大網膜的上方用4-0可吸收線間斷縫合瘻孔切口的膀胱粘膜邊緣(如有張力,可不縫合)。這樣,即可滿意地將帶蒂大網膜填塞在膀胱壁和陰道壁之間。

12.7 7.固定大網膜
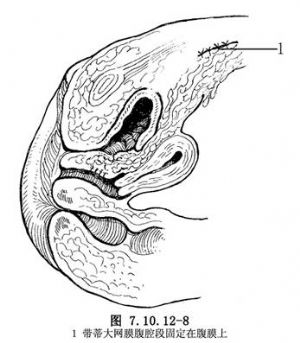
將帶蒂大網膜的腹腔段縫合固定在前腹壁的腹膜上,以防止術後內疝的發生(圖7.10.12-8)。
12.8 8.關閉腹腔
12.9 9.放置引流,關閉切口
13 術中注意要點
1.有關大網膜的裁剪及其應用的注意點,參閱帶蒂大網膜輸尿管成形術。
2.分離瘻孔是本手術的關鍵。分離瘻孔時,應該操作輕巧準確,層次清楚,深度至陰道筋膜,寬度爲瘻孔緣1.5~2cm。分離過深過寬,會增加創面,引起滲血;分離過淺過窄,則新鮮創面較小,張力過大,會影響癒合。分離瘻孔時,不必切除或修剪其邊緣瘢痕組織,否則瘻孔縫合牽拉時極易撕裂和出血,影響瘻孔的修補。但也有學者主張切除瘢痕。
3.修補的關鍵部位是在瘻孔的角部和膀胱頸部,縫合瘻孔必須從兩個角部開始,起始的一針必須超過角部少許,並應避免縫合結紮後該處遺留死腔。修補瘻孔的縫合方向(縱行或橫行縫合),取決於瘻孔的形態、大小和遊離後的張力程度。一般地說,縱行瘻孔宜縱縫;膀胱頸部的瘻孔也應縱縫,以利於膀胱括約肌的緊縮;橫跨於陰道前壁的巨大瘻孔宜橫縫。
14 術後處理
1.禁食,靜脈補液。待肛門排氣後,宜進少渣軟食,以免術後過早排便,影響傷口癒合。
2.保持恥骨上膀胱造口管和輸尿管支架管引流通暢。用等滲鹽水或1∶5000呋喃西林液間斷沖洗膀胱。用1%新黴素液或慶大黴黴素液(16萬U/500ml等滲鹽水)沖洗輸尿管支架管,每日1~2次。術後5~7d拔除恥骨後橡皮引流條,術後10~14d拔除恥骨上膀胱造口管。
3.術後12h,取出陰道內填塞的紗布塊。
4.每天用500ppm碘伏溶液或1∶2000新潔爾滅液清洗外陰1~2次,清除分泌物。陰道分泌物較多時,用導尿管插入陰道3~5cm後,以1∶2000呋喃西林液沖洗之。
15 併發症
15.1 1.陰道漏尿
術後早期出現陰道漏尿,系尿道口溢尿和(或)陰道瘻口修補處漏尿所致。如系尿道口溢尿,可用等滲鹽水沖洗恥骨上膀胱造口管,或者調整其位置,以保持其引流通暢。如系陰道瘻口修補處漏尿,多因瘻孔縫合不牢、張力過大或血供不良,於術後7d左右局部組織壞死脫落和縫合口裂開所致。此時千萬不要用窺陰道器檢查,以免因器械操作使瘻孔擴大。應該採用調整或更換恥骨上膀胱造口管,囑病人取適當體位(側臥位、俯臥位),以保持膀胱內尿液引流通暢。必要時,可使用負壓瓶經恥骨上膀胱造口管持續引流尿液。
15.2 2.尿瘻復發
見於術後過早性交、再孕和膀胱尿道結石等病例。因此,術後3個月內避免性生活,並應強調避孕。爲預防術後結石形成,病人應養成多飲水的習慣,並定期進行泌尿系統檢查。一旦尿瘻復發,處理十分棘手。若瘻孔較小者,有自愈的可能;瘻孔較大者,仍需再次擇期手術。
15.3 3.尿失禁
術後可能出現壓力性尿失禁,經針刺療法和尿生殖膈肌肉鍛鍊等處理,於3個月內多可恢復其控制排尿的功能。
15.4 4.拔管後尿瀦留
多見於瘻孔涉及膀胱頸的病例或繫帶蒂大網膜填塞瘻孔處水腫影響到膀胱頸的開放或通暢。處理:用F12~24金屬尿道探子作尿道擴張;持續恥骨上膀胱造口管引流,並作尿道鏡檢查瞭解膀胱頸通暢情況(如有脣狀增生突起,可予以電切);若爲瘻孔修補處或帶瘻大網膜填塞處水腫所致者,經抗感染、理療和膀胱引流等處理,2個月內局部水腫消退後,可恢復通暢排尿。