4 別名
顱內硬膜外血腫清除術; Evacuatin of Cranial Epidural Hemorrhage;evacuatin of extradural hematomas
7 概述
硬腦膜外血腫比較常見,佔顱腦損傷的3%~6%。顱內血腫中約1/3爲硬腦膜外血腫。此類血腫雖可發生於任何年齡,但以15~30歲較爲多見,小兒則少見。出血來源有:①腦膜中動脈。最爲常見。此動脈經棘孔入顱後,沿顱骨內板的腦膜中動脈溝走行,在翼點分爲前後兩支,各支均可被撕破形成血腫。尤以前支更爲常見。②上矢狀竇或橫竇。骨折線經靜脈竇時可致損傷形成血腫。③腦膜中靜脈。此靜脈與腦膜中動脈伴行,損傷後可致血腫,但比較少見。④板障靜脈或導血管。顱骨板障內有網狀的板障靜脈和穿通顱骨的導血管,損傷後出血可沿骨折線流入到硬腦膜外形成血腫。⑤腦膜前動脈和篩前、後動脈。顱前窩骨折時可招致損傷,但很少見。不同的出血源如(圖4.2.1.3-1)所示。
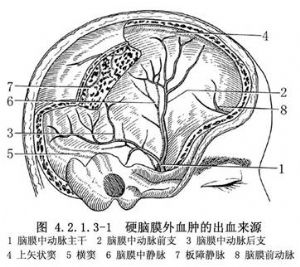
根據血管損傷部位的不同發生血腫的部位亦各異。腦膜中動脈主幹損傷,血腫多在顳部,並可向額部或頂部擴展;前支損傷,血腫多在額頂部;後支損傷血腫多在顳頂部。比較少見的上矢狀竇損傷,血腫可位於單側矢狀竇旁,亦可發生在竇的兩側;橫竇損傷,血腫多位於顱後窩,亦可同時發生在枕部,凡發生在上矢狀竇的兩側或橫竇的上下者,均稱之騎跨性血腫,手術時如不注意,容易漏掉一側血腫;腦膜前動脈或篩前、後動脈損傷形成的血腫則在額極或顱前窩底部(圖4.2.1.3-2)。

硬腦膜外血腫,單發者佔絕大多數,少數有發生在雙側者,也有人報道有遲發性者。單純性硬腦膜外血腫一般腦損傷多較輕,如能及時處理,早期解除腦受壓則預後多屬良好(圖4.2.1.3-3~4.2.1.3-7)。




8 適應症
硬腦膜外血腫清除術適用於:
1.傷後有明顯的中間清醒期,有骨折線經過血管溝,並有明顯腦受壓症狀或出現鉤回疝綜合徵者。
2.CT或腦血管造影檢查,在硬腦膜外有一較大的梭形血腫,並有佔位效應,使中線移位者。
3.經鑽孔探查證實爲硬腦膜外血腫者。
10 術前準備
1.術前必須有正確的定位診斷。近年來由於影像檢查技術的進步,CT、MRI、DSA等臨牀應用日益廣泛。對病變的部位及與周圍結構的關係術前應詳加分析,以便選擇合適的手術入路,爭取獲得最好的顯露,儘可能地避開顱內重要結構,增加手術的安全性和爭取良好的效果。
2.皮膚準備,手術前先用肥皂及水洗淨頭部,剃光頭髮。
3.手術前禁食。
12 手術步驟
1.皮瓣的大小依血腫大小而定,切口形狀按一般開顱的原則,基底部要夠寬,保證有充足的血運供應(圖4.2.1.3-8)。

2.按常規行皮瓣、骨瓣或皮骨瓣開顱。
3.清除血腫和徹底止血。翻開骨瓣見到血腫後,用剝離子或腦壓板輕輕將血腫由硬腦膜上游離下來,亦可用吸引器將其吸除(圖4.2.1.3-9)。遇有活動出血,應仔細尋找損傷的血管,將其電凝或用絲線貫穿結紮。走行於骨管內的腦膜中動脈破裂時,可採用骨蠟或小棉球填塞的方法處理。上矢狀竇或橫竇的損傷則按靜脈竇損傷的修復方法加以處理。對硬腦膜表面小血管的滲血,要一一予以電凝止血(圖4.2.1.3-10)。


4.懸吊硬腦膜,儘量消滅死腔。徹底止血後,沿骨窗周圍每隔2~3cm用絲線做1次硬腦膜與骨膜的懸吊縫合(圖4.2.1.3-11)。如仍有滲血處,須在硬腦膜與顱骨內板之間放置止血海綿。對大型骨瓣,在骨瓣的中心尚需用克氏針鑽孔,做硬腦膜的懸吊(圖4.2.1.3-12)。


13 術中注意要點
1.在清除血腫過程中,如殘留薄層血塊與硬腦膜緊密粘連,且無活動性出血時,不必勉強剝離,以免發生新的出血。
2.血腫清除後,如果發現硬腦膜張力很高,下方呈藍色,說明硬腦膜下可能仍有血腫,應切開硬腦膜進行探查,如發現有血腫,則按硬腦膜下血腫繼續處理。如未見硬腦膜下有血腫並排除鄰近部位的腦內血腫時,提示可能在遠隔部位存在血腫,應行CT複查或鑽孔探查,以免將血腫遺漏。
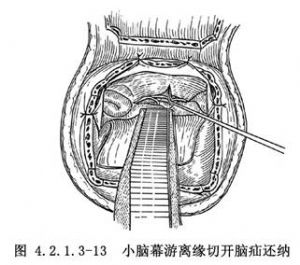
3.如果血腫清除後,受壓的腦部不見膨起回覆,且無波動,多因腦疝未能復位所致。如將牀頭放低,行腰椎穿刺向內注入濾過空氣20~30ml,常能使腦疝復位,腦即逐漸膨起。若仍處於塌陷狀態不見膨起,可經顳葉下面輕輕上抬鉤回使之復位,或切開小腦幕遊離緣,解除鉤回的嵌頓,復位腦疝(圖4.2.1.3-13)。