6 概述
雙腔左心室是一種罕見的先天性心臟畸形,主要指解剖左心室被肥厚的肌束或纖維性肌肉隔分成主、副兩個腔,主腔通常位於基底部,二尖瓣及主動脈瓣口一般均於主腔側。1981年Gerlis將雙腔左心室歸納爲3種類型,把先天性的左心室室壁瘤和左心室憩室也包括在內。1983年Kay報道1例經手術證實副腔位於主腔外側雙腔左心室。1994年,Albertucci報道1例在二尖瓣腱索和乳頭肌間形成一個環形纖維肌隔,將左室分爲上下兩個腔,並造成左室流入道和流出道梗阻。該病可發病於任何年齡。若同時合併嚴重的二尖瓣、主動脈瓣病變或其他嚴重的先天性複雜畸形,則多在生下不久即夭折。確切病因尚不確定,可能爲胚胎期心室肌小梁增生或退化不全所致。主要病理變化爲左室主、副兩腔大小不一,形態各異,副腔多位於心尖或左室壁側壁,副腔與主腔之間有單一孔道或多個孔道相交通,副腔壁由肌性或纖維肌性組織構成,也有報道由薄壁纖維組織組成的,心內膜完整。尚有報道伴內膜彈性組織增生者。
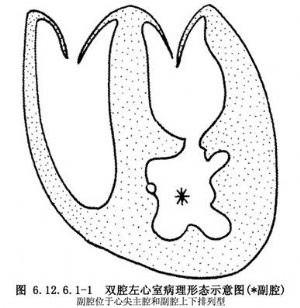
從上述臨牀所見和文獻資料,除外先天性左室室壁瘤和左心室憩室,雙腔左心室可根據主、副腔位置不同而分爲上下排列(A)和並列(B)兩型(圖6.12.6.1-0-1);A型:副腔位於心尖部,室壁肥厚,副腔一般較主腔小,肥厚肌肉隔或纖維肌隔呈條索狀或交錯呈網狀由室間隔中下部斜行止於乳頭肌平面的左室側壁上,主腔與副腔間呈單孔或多孔道相連,二尖瓣和主動脈瓣均位於主腔側;B型:副腔位於主腔側壁,副腔一般較大,室壁較薄並向外膨出,與主腔之間由纖維肌隔分開,和左房及主動脈無直接交通,Kay報道的1例屬於這種類型。

病理生理改變主要是舒張期主腔血進入副腔,收縮期副腔血流進入主腔左心室充盈和射血功能障礙以及由此引發的一系列血流動力學變化。亦有個別報道主腔因心內膜纖維彈性組織增生,無功能,而由副腔完成心臟排血功能者。
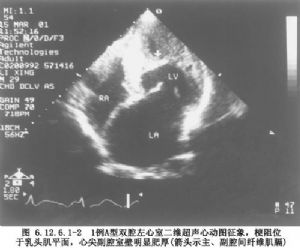
本病可由左室腔內異常肌束致主腔和(或)副腔變小,造成血流梗阻,由於病變情況和梗阻部位和程度的不同,表現出不同臨牀徵象,一般有心悸、胸悶、氣短及心力衰竭表現。於胸骨左緣3~4肋間或心尖區可聞及2~3/6全收縮期心臟雜音。胸部X線片可見心影呈球形或輕度擴大。心電圖可有異常Q波、左室高電壓、或QRS增寬等改變。二維超聲心動圖檢查有助於確診,可顯示分隔的心腔位置、大小、連接關係,以及併發畸形等。左心室造影可進一步顯示心腔的結構及形態,爲手術治療提供確切依據。
雙腔左心室診斷一旦成立,並造成左室充盈和排血受阻,臨牀症狀明顯,藥物治療無效者,均應考慮手術治療。
這類病變比較複雜,術前應仔細觀察二維超聲心動圖及左室造影檢查結果,充分了解雙腔左心室的類型、形態、結構、連接關係,及有無合併畸形,做出手術決策,有的尚需根據術中探查結果始能進一步確定手術方式。
8 術前準備
術前需要進行相關的多學科評價。包括詳細地詢問病史、認真細緻的體格檢查、必要的藥物應用,以及全面的實驗室檢查和相關科室會診。術前對心臟疾病及心臟以外的常見疾病均應及時處理,力爭調整病人至最佳狀態。
10 手術步驟
手術均在中度低溫體外循環下進行。
1.胸骨正中切口,首先進行心外探查,觀察左室形態、大小、冠狀動脈分佈,並捫診室壁厚度,進一步設計手術方案。
3.切開右心房,經房間隔切口和二尖瓣口探查左室腔,二尖瓣葉和腱索一般都正常,梗阻常位於乳頭肌平面,多爲纖維肌隔。經左房探查一般均難以顯露心尖副腔。
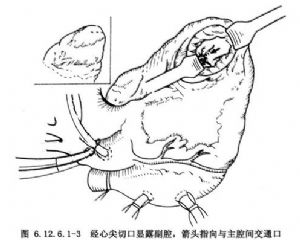
4.若心尖副腔室壁嚴重肥厚,可將心尖墊起,距冠狀動脈前降支左側1cm做縱行魚嘴狀切口,長約2cm,進入副腔。切除室壁肥厚心肌時最好尋找肥厚肌柱或肌小梁與真正室壁間標誌或殘跡,均勻切除副腔增厚內壁,直達主副腔交通口(圖6.12.6.1-3)。若切除肌塊和擴大副腔後仍無法解除梗阻交通口,術中可用左、右手的示指經二尖瓣口和心尖切口對指探查,決定下一步手術步驟,可返回經左房手術。
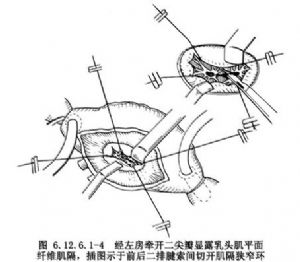
5.牽開左心房,用2根10號粗絲線分別繞過前瓣和後瓣腱索,並將二尖瓣連同腱索和乳頭肌向心房側牽拉,充分顯露瓣下結構,包括腱索和乳頭肌止點。此時可沿兩排腱索間將乳頭肌平面環形纖維肌隔切開,並在直視下予以切除肥厚肌束(圖6.12.6.1-4)。切除不充分時,可再經心尖切口進行疏通,直至主、副腔梗阻解除,但必須注意保護乳頭肌及其止點。
6.應用生理鹽水經心尖和心房切口充分沖洗,洗淨和吸除心腔內肌肉碎屑、檢查二尖瓣閉合功能。
7.應用長條墊片先閉合心尖切口(圖6.12.6.1-5),排除心腔內積氣。按常規縫合房間隔和房壁切口。

11 術中注意要點
1.根據術中探查,對病變類型及主腔大小做出正確判斷,以便選擇手術方式。
2.切除肥厚肌束時,注意勿傷及二尖瓣乳頭肌及冠狀血管。留下室壁有足夠厚度(1cm上下),內壁切面應平整,注意防止左室破裂。
3.合併左心室心內膜纖維彈性組織增生者應同時行增生心內膜切除術。
4.應同期矯治其他合併心臟畸形,如房間隔缺損、室間隔缺損、主動脈瓣下隔膜型狹窄等。