1 概述
脊髓脊膜膨出(myelomeningocele)是部分性脊柱裂中的常見類型,指在脊柱裂的基礎上,椎管內的脊膜和(或)脊髓神經組織向椎管外膨出,爲胚胎髮育28天以後產生的畸形,較多見於腰或腰骶段,膨出組織多在局部形成大小程度不等的囊狀隆起,脊髓和神經根或裸露或突入囊內。有作者稱爲囊性脊椎裂。如僅有脊膜膨出而無脊髓組織膨出,稱脊膜膨出。若脊髓神經組織與脊膜同時膨出,而膨出囊有完整的皮膚或假上皮覆蓋,稱爲脊膜脊髓膨出。
臨牀上脊膜膨出與脊髓脊膜膨出的表現可分爲叄方面:1.局部包塊 嬰兒出生時,在背部中線的頸、胸或腰骶部可見一囊性腫物,其體積從棗大至巨大不等。2.神經損害症狀 脊髓脊膜膨出並有脊髓末端發育畸形、變性、形成脊髓空洞者,其症狀多較嚴重,常有不同程度的雙下肢癱瘓及大小便失禁。3.其他症狀 少數脊膜膨出向椎管側方或咽後壁、胸腔、腹腔及盆腔內伸展者,可表現膨出囊壓迫鄰近組織器官的症狀。脊膜膨出與脊膜脊髓膨出在處理原則上,均應採取手術治療,通常手術時期愈早,則效果愈好。
4 別名
meningocele and myelomeningocele;脊膜膨出與和脊髓脊膜膨出;腦脊膜膨出和脊髓脊膜膨出;腦膜膨出和脊髓脊膜膨出
8 脊膜膨出與脊膜脊髓膨出的病因
由於先天性因素致椎板閉合不全,同時存在脊膜、脊髓、神經向椎板缺損處膨出。病因尚不明瞭。此症多發於脊柱背側的中線部位,以腰骶段最爲常見,少數發生在頸段或胸段(圖1)。個別情況有自椎旁經由擴大的椎間孔向椎管側面突出者,或膨出囊向咽後壁、胸腔、腹腔及盆腔內伸展。脊膜膨出一般爲單發,多發者較少見。脊膜膨出有時與先天性腦積水並存。
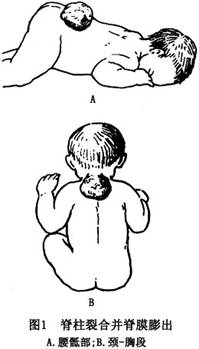
9 發病機制
9.1 脊膜膨出
在背部中線未閉合的椎板處的軟組織內膨出一囊狀物,其包囊大小不等,基底寬窄不一,表麪皮膚多屬正常。皮下層的深面薄膜即膨出之硬脊膜,形成膨出囊之內襯,與皮膚共同組成囊腫樣包塊。囊內充滿了無色、透明的腦脊液,無神經組織(圖2),或僅見一條細纖維束帶連至脊髓表面。囊頸通常較細小。椎管內的脊髓爲正常形態。少數病人的膨出囊外表皮膚呈瘢痕樣改變。

9.2 脊髓、脊膜膨出
脊膜囊從椎板缺裂處膨出,大小不一,基底多較廣。囊內襯裏爲硬脊膜,囊頸一般較寬。囊內容物有兩種情況:
(1)一種爲伴有少數神經根突向囊內、並附着於囊壁,也即膨出囊內存在有神經根和腦脊液的成分(圖3)。

(2)另一種爲腰骶部脊髓、脊膜膨出,囊內有脊髓及神經根突入和附着。脊髓與神經組織有的突入至囊內之後,又捲曲、返回於椎管的硬脊膜囊內(圖4)。
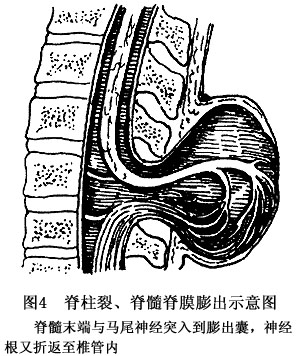
膨出囊內充有腦脊液,有時囊內爲纖維束帶分隔成小房或小囊。突向囊內的脊髓與神經組織可能與囊壁之間只有疏鬆之粘連,但有的則與囊壁呈堅固性粘連,甚至融合爲一體而難以分離。因此神經損害的程度差別甚大。一部分病例包囊表面的皮膚菲薄,或爲瘢痕樣,個別情況呈鱗狀上皮癌樣改變。
部分脊膜膨出與脊髓、脊膜膨出及脂肪瘤合併存在,稱爲“脂肪瘤型脊膜膨出”合併“脂肪瘤型脊髓和(或)脊膜膨出”。此種病變有時包塊很大,其基底多較寬大,且包囊肥厚。
9.3 脊髓外露或脊髓膨出
此型最爲嚴重,臨牀較爲少見。椎板缺裂較寬,椎管與硬脊膜廣泛敞開,脊髓與神經組織直接顯露於外。其外表只有一層蛛網膜,一般不形成囊性包塊,可見其內的脊髓與神經根組織與搏動,多有神經組織的變性。有時尚有一層硬脊膜覆蓋(圖5)。

10 脊膜膨出與脊膜脊髓膨出的臨牀表現
臨牀上脊膜膨出與脊髓脊膜膨出的表現可分爲三方面:
10.1 局部包塊
嬰兒出生時,在背部中線的頸、胸或腰骶部可見一囊性腫物,其體積從棗大至巨大不等。包塊呈圓形或橢圓形,多數基底較寬,少數爲帶狀。表麪皮膚正常,有時呈瘢痕樣改變,或爲菲薄的一層,嬰兒哭鬧時包塊膨大,壓迫包塊則前囟門膨隆。曾發生潰破者,表面缺損處只有一層蛛網膜,呈肉芽狀或有感染。已潰破者,包塊表面有腦脊液流出,說明膨出包囊與蛛網膜下腔相通。對包塊進行透光試驗檢查發現,在單純的脊膜膨出者,其透光程度高;對脊髓脊膜膨出者,由於其內含有脊髓與神經根,部分可見包塊內有陰影;若系脊膜膨出或脊髓脊膜膨出合併脂肪瘤者,由於其外表爲脂肪組織覆蓋,其深面爲脊膜膨出囊,故透光程度較低。
10.2 神經損害症狀
單純的脊膜膨出可以無神經系統功能症狀。脊髓脊膜膨出並有脊髓末端發育畸形、變性、形成脊髓空洞者,其症狀多較嚴重,常有不同程度的雙下肢癱瘓及大小便失禁。在腰骶部病變引起的嚴重神經損害症狀,遠遠多於頸、胸部病變者。這些神經損害症狀包括畸形足(如內翻、外翻、背曲與足小),肌肉萎縮,下肢不等長並伴麻木、無力和自主神經功能障礙等。脊髓、脊膜膨出本身構成的脊髓栓系,可隨着年齡與身長的增長,脊髓栓系綜合徵也進一步加重。脊髓外露通常都表現出嚴重的神經功能症狀,並且也決定於脊髓畸形的程度。
10.3 其他症狀
少數脊膜膨出向椎管側方或咽後壁、胸腔、腹腔及盆腔內伸展者,可表現膨出囊壓迫鄰近組織器官的症狀。一部分脊膜膨出患兒合併腦積水和脊柱側彎等其他畸形,可出現相應的症狀。
11 脊膜膨出與脊膜脊髓膨出的併發症
脊膜膨出手術後的主要併發症是腦脊液漏和由此而引起的腦脊膜炎及術後繼發性栓系等。爲了防止腦脊液漏,除硬脊膜的縫合要嚴密以外,用腰背筋膜加強腰背部的缺損,可使腦脊液漏這一併發症的發生率明顯降低。術後應用能通過血-腦脊液屏障的抗生素藥物,以降低腦脊膜炎的發生。對於術後有顱內壓增高的病例,應用甘露醇/山梨醇等脫水藥物。因爲手術後蛛網膜腔內有血液刺激,造成體溫升高,爲防止體溫過高,可適當應用地塞米松等藥物,以緩解症狀。術後應保持病人於側臥位或俯臥位,有腦脊液漏者應保持頭低位,預防大量腦脊液外流誘發腦疝。預防手術感染導致腦脊膜化膿症是十分重要的。對局部置引流管及有腦脊液外漏的病人,切忌局部使用各種藥物,尤其是有神經毒性的藥物,以防止發生意外。
12 檢查
12.1 脊椎X線平片
可顯示脊柱裂的骨性結構改變。膨出囊伸向胸腔、腹腔者,椎間孔多見擴大;向盆腔突出者,常見骶管顯著擴大。
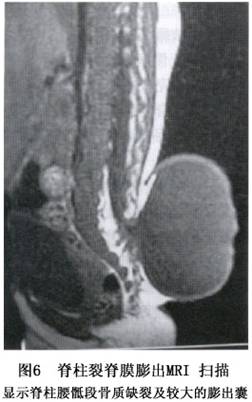
12.2 CT、MRI掃描
顯示脊柱裂及脊髓、神經的畸形,以及局部粘連等病理情況(圖6)。
13 脊膜膨出與脊膜脊髓膨出的診斷
根據上述臨牀症狀特點,一般均能做出診斷。透光試驗可作爲診斷時參考。最關鍵的診斷點是嬰兒出生後即發現背部中線、有膨脹性的包塊,並隨着年齡增長而擴大,以及伴隨的相應神經功能損害症狀。
14 鑑別診斷
應與脊膜膨出相鑑別的疾病如下:
14.1 骶尾部畸胎瘤
骶尾部畸胎瘤位置較低,大小不等,形狀不規則,硬度不均勻,爲囊實性混合的腫物,位置多偏向一側。腫物內常有實質性組織,如骨骼、牙齒、軟骨等。腫物界限清楚,囊性畸胎瘤透光試驗陽性。因與椎管不相通,所以壓迫腫物時囟門無衝擊感。直腸指診時可觸到骶前腫物。血胎甲球測定>20ng%時有惡變的可能。B超檢查腫物爲囊實性,X線攝片顯示無腰骶椎骨質缺損,可見到腫物內的牙齒、骨骼等影像。
14.2 脂肪瘤
脂肪瘤柔軟,表麪皮膚雖高起,但正常,界限清楚,常呈分葉狀,透光試驗陰性,與椎管不相通,穿刺抽不出腦脊液。但脊柱裂常合併該部位的皮下脂肪瘤,更應注意的是與脂肪脊髓脊膜膨出型的鑑別。
14.3 皮樣囊腫
囊腫由結締組織構成,內含皮脂腺、汗腺、毛髮等。囊內尚有脫落的上皮與皮脂,覆蓋的皮膚正常。囊腫較小,與皮膚緊密相連,可以移動,爲實質感。透光試驗陰性。與椎管不相通,壓迫時囟門沒有衝動感。
15 脊膜膨出與脊膜脊髓膨出的治療
15.1 處理原則
在處理原則上,脊膜膨出與脊膜脊髓膨出均應採取手術治療,通常手術時期愈早,則效果愈好。
15.2 手術基本要點
(1)切除脊膜膨出囊和修補軟組織缺損,對單純性脊膜膨出者,經此手術可以獲得治癒。
(2)探查脊髓與神經根向脊膜囊內膨出的情況,宜在手術顯微鏡下將其進行遊離和分解,使之還納於椎管內,絕不能盲目地予以切除。
(3)對於脊髓、脊膜膨出手術時,通常需要向上、向下擴大椎板切開範圍,以便於對椎管內進行探查和處理,這有利於將膨出神經組織的還納。
(4)對合並腦積水、且出現顱內壓增高症狀者,應先作腦積水分流術,以緩解顱內高壓,第二步才作脊膜膨出切除修補術。
(5)伸向咽後壁、胸腔、腹腔、盆腔的脊膜膨出包塊,常需進行椎板切開,並邀請相關學科醫師施行咽後、胸、腹、盆腔內的聯合手術。
15.3 麻醉與體位
手術多在局麻加強化麻醉下進行,也可根據情況採取基礎麻醉或全麻。一般取俯臥位。
15.4 手術切口
視包塊大小、形態而採用直切口或橫切口。而直切口則較有利於向上、下擴大椎板切開進行探查。
15.5 手術步驟
第一步作皮膚切開,遊離脊膜囊至靠近椎板缺裂處。若膨出囊過大,應先用穿刺針排出囊內液體,以便縮小其體積,並探查需要擴大椎板切開範圍;第二步作囊內容物探查,遊離神經組織並按其不同情況進行處理,達到使神經組織還納的要求,尚可同時作椎管內探查;第三步切除與修補膨出囊,以及加強縫合修補其外之肌膜層。骨缺損無需作修補。
15.6 嬰幼兒手術
對嬰幼兒的脊髓、脊膜膨出手術時,需結合其周身情況與承受手術的耐力進行綜合考慮。手術中的輸液、輸血應有保障,這很重要,以免術中發生失血性休克而出現生命危險。
15.7 特殊類型脊膜膨出的處理
16 預後
單純脊膜膨出與脊膜脊髓膨出者,早期手術治療效果良好。若已出現下肢完全癱瘓、大小便失禁者,以往多視爲手術禁忌證,而目前麻醉與顯微手術技術的發展,可有選擇性地進行手術,也能取得一定的效果。