4 概述
延髓三叉神經脊髓束切斷術又名Sj-qvist手術。此方法能保留面部感覺,手術難度較大,併發症也較多,因在延髓上操作危險性較大,國外一組926例的死亡率爲1.6%~2.4%。複發率爲13%~37%。近年來,此法已少應用。
三叉神經三個分支的痛、溫覺纖維及部分觸覺纖維通過三叉神經脊髓束,終止於延髓三叉神經脊束核的尾側核。第1支終止於尾側核中部,位於第二頸節平面;第2、3支終止於尾側核的尾部,位於第3~4頸節平面。三叉神經脊髓束經過延髓下端時,居於背外側淺表部位,其1、2、3支痛覺纖維,在脊髓束內由腹側向背側的方向排列。角膜反射的纖維,終止於中極核和首側核,位於閂部平面以上(圖4.12.7-1)。

5 適應症
延髓三叉神經脊髓束切斷術適用於年輕病人第一支疼痛,三支全痛或兩側疼痛者。其它手術方法失敗者亦可考慮使用。
7 術前準備
1.皮膚準備,手術前1天先用肥皂及水洗淨頭部,手術當日晨剃光頭髮。也可在手術前夕剃頭。
2.手術當日晨禁食。
3.術前晚可給苯巴比妥0.1g口服,以保證安靜休息。術前1h再給苯巴比妥0.1g,阿托品0.4mg或東莨菪鹼0.3mg肌注。
9 手術步驟
9.1 1.切口
做顱後窩正中切口。枕部骨窗稍偏向病側,咬開枕骨大孔及寰椎後弓。
9.2 2.顯露延髓下端
硬腦膜切開後,顯露小腦延髓池並刺破蛛網膜放出腦脊液,待張力降低後,向上抬起小腦扁桃體,並將小腦牽向內上方,顯露延髓下端背側面及第四腦室下端的閂部。延髓後外側溝中有副神經根與迷走神經根從此發出。
9.3 3.切斷三叉神經脊髓束
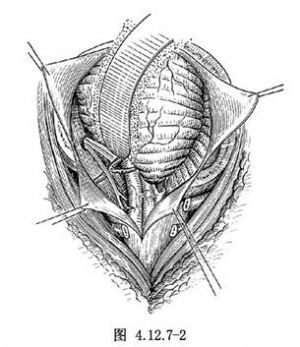
在延髓的閂平面距中線8~10mm處,爲棒狀體和楔結節的外側,有一縱向隆起的灰小結節,又名三叉隆起,爲三叉神經脊髓束和其核的所在。手術切口應選擇在前爲迷走和副神經根與後爲第一頸神經後根之間,並於閂平面下約4mm處無血管區,做一深3mm,橫4mm的切口。切斷前,可用一枚鍼灸針距針尖3mm處彎屈成直角,在預定切口處刺入,觀察病人面部疼痛反應,以達到較準確地選擇設計切口位置。然後取折斷的安全剃鬚刀片的一角,用血管鉗夾住,於3mm處可用骨蠟做一限制性標誌,以免切割時誤傷延髓深部結構。一次切割後需進行復查,切割不足時,再在原切口內作補充切割(圖4.12.7-2)。
9.4 4.關顱
10 術中注意要點
應注意延髓切口的平面、切割範圍和切口處的解剖學關係,才能提高療效,減少副損傷。三叉神經脊髓束和其神經核是位於延髓後外側灰小結節(三叉隆起)的深面。三叉神經脊髓束纖維的排列:由上向下的順序是下頜支、上頜支、眼支的纖維;由前向後的纖維順序是眼支、上頜支、下頜支。故切割的平面和範圍應考慮具體病人的疼痛範圍。一般認爲此手術適用於第1支或包括第1支的疼痛,故以選擇閂以下4~5mm平面爲宜,切割的前界爲迷走神經和副神經,後界爲第一頸神經後根,橫切爲4mm,深切3mm,掌握必須精確。向前超切可損傷脊髓丘腦束、迷走神經和副神經;向上超切可損傷繩狀體;向後超切可損傷楔束;向深超切可損傷疑核和交感纖維。故術中以鍼灸毫針檢查,可幫助定位和檢查切斷三叉神經脊髓束的準確性。