10 手術步驟
10.1 1.切口、顯露
如設計中需拔去第1前磨牙,應先將雙側第1前磨牙拔去,明膠海綿止血。拔牙時注意保護脣舌側黏膜,避免損傷。自一側尖牙至對側同名牙附着齦下5~10mm處的脣黏膜切口。切口時將手指置於相應脣部皮膚側,以感覺切口深度,防止切透下脣(圖10.8.2.4.1-6)。切開黏膜後,切口斜向骨面,使部分頦脣肌留在牙槽部,便於縫合(圖10.8.2.4.1-7)。


骨膜下剝離至下頜骨下緣,如不同時做水平截骨頦成形術,骨膜下剝離至根尖下水平截骨線稍下即可。沿下頜骨下緣向後分離,顯露頦神經血管束,並鬆解該神經血管束,增加顯露,減少因牽拉的損傷。此時,可將黏膜切口向後延長至牙間截骨部位。如頦神經血管束影響截骨,應鬆解頦孔,使之降低。
剝離垂直截骨區脣舌側黏骨膜至牙槽嵴,儘可能保持最多的軟組織與前骨段附着,爲此,可向遠中骨段適當剝離起軟組織。
10.2 2.截骨
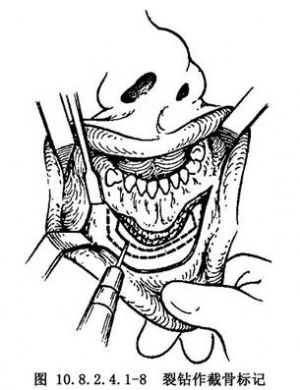
下頜根尖下截骨術可在根尖下5mm處施行,由於下頜尖牙長度最長,約爲24.6mm,下頜前部根尖下截骨的水平截骨線可以尖牙根尖爲基準,用兩腳軌測距,並用裂鑽作好標記線。根據設計,確定拔牙區的截骨範圍,並作好標記(圖10.8.2.4.1-8)。用裂鑽或擺動鋸截骨,先作水平截骨,以手指置舌側相應部位,感覺截骨深度,避免損傷舌側軟組織(圖10.8.2.4.1-9)。垂直截骨時可用剝離子插入舌側黏膜下,以保護軟組織。垂直截骨應嚴格按設計去骨,不宜過多,尤其在牙槽嵴部不應過多,否則,容易造成嚴重牙周病變。

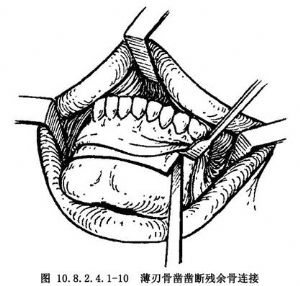
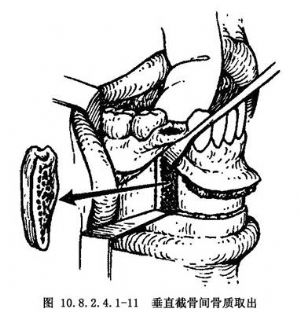
若2尖牙間距離過狹或過寬,需行正中截骨時,應在一側垂直截骨完成後即施行。由於中線截骨常需用骨鑿及槌,正中聯合部截骨應在鬆動前部牙骨段前完成較爲容易。正中聯合截骨完成後,在另一側拔牙區完成垂直牙間截骨。用薄刃骨鑿鑿斷水平及垂直截骨殘餘骨連接處(圖10.8.2.4.1-10)。取出垂直牙間截骨間骨質(圖10.8.2.4.1-11)。
10.3 3.鬆動骨段,復位固定
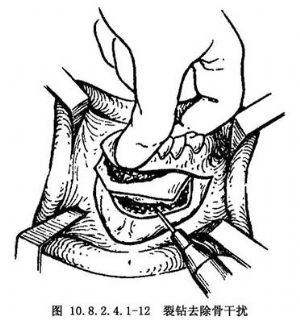
鬆動前部牙骨段後,可試戴 板,此時可發現骨干擾阻礙牙骨段就位,往往在垂直截骨的舌側存在骨干擾,可在直視下仔細去除,謹防損傷牙骨段的舌側軟組織附着(圖10.8.2.4.1-12)。下頜前部根尖下截骨段完全離斷後,去除骨干擾,按設計要求移動、就位,結紮牙弓夾板及固定
板,此時可發現骨干擾阻礙牙骨段就位,往往在垂直截骨的舌側存在骨干擾,可在直視下仔細去除,謹防損傷牙骨段的舌側軟組織附着(圖10.8.2.4.1-12)。下頜前部根尖下截骨段完全離斷後,去除骨干擾,按設計要求移動、就位,結紮牙弓夾板及固定 板。牙骨段用微型鈦板固定或不鏽鋼絲骨間固定(圖10.8.2.4.1-13)。
板。牙骨段用微型鈦板固定或不鏽鋼絲骨間固定(圖10.8.2.4.1-13)。

10.4 4.縫合
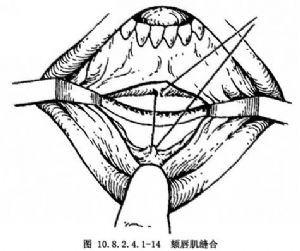
用含有適量濃度的氯黴素或慶大黴黴素生理鹽水沖洗創口,徹底止血。頦脣肌及黏膜分層縫合(圖10.8.2.4.1-14)。
11 術中注意要點
1.切口要在附着齦下5~10mm處脣黏膜切口使附着齦側有一定寬度黏膜緣,牙槽骨上留有部分頦脣肌,便於縫合。
2.下頜前部根尖下截骨術,前部牙骨段的血供主要依靠舌側軟組織蒂及頰側黏骨膜橋狀瓣,操作要輕柔,注意保護,避免損傷。
3.根據術前設計,注意截骨部位、大小,垂直截骨防止傷及鄰牙牙槽骨;根尖水平截骨防止損傷牙根,應掌握根尖下3~5mm距離。
4.縫合時要作肌層、黏骨膜分層縫合。
13 併發症
下頜前部根尖下截骨術的主要併發症是黏膜創口裂開,感染,骨壞死,骨癒合延遲,牙髓變性、壞死,嚴重牙周病及頦神經損傷等。
13.1 1.口腔黏膜創口裂開、感染
主要原因是手術中對創緣黏膜挫傷較大,縫合前亦用含有適量的氯黴素或慶大黴黴素生理鹽水沖洗創口,以及縫合時未分層良好對 ,縫線結紮過緊等。一旦發現黏膜創口裂開,要加強換藥,每天用3%雙氧水及生理鹽水沖洗,一般3周左右可癒合。
,縫線結紮過緊等。一旦發現黏膜創口裂開,要加強換藥,每天用3%雙氧水及生理鹽水沖洗,一般3周左右可癒合。
13.2 2.骨壞死、骨癒合延遲
下頜前部根尖下截骨術的前牙骨段是以舌側肌肉黏膜蒂及脣側橋狀黏膜瓣供血,因而,在術中注意保護。小區域的骨壞死,可發生在截骨緣,軟組織覆蓋不充分的部位,脫落後不會引起慢性骨炎或瀰漫性骨髓炎。要注意截骨線兩側牙齒的牙周、牙髓,根尖情況。如有牙髓壞死、根尖炎應及時做根管治療;有牙周病變者應做牙周治療。骨延遲癒合除上述原因外,還有設計有誤,截骨過多,接觸不良或固定不確切等。應去除感染源,調整及加強固定,一般均可癒合。
13.3 3.頦神經損傷
主要爲操作過程中的牽拉或直接損傷。切口和剝離時要注意頦孔位置,避免損傷。可將頦神經血管束適當鬆解延伸,減少牽拉。如爲牽拉所致頦神經損傷、下脣麻木,一般可在術後2~3個月恢復。