2 基本信息
《慢性髓性白血病診療指南(2022年版)》由國家衛生健康委辦公廳於2022年4月3日《國家衛生健康委辦公廳關於印發腫瘤和血液病相關病種診療指南(2022年版)的通知》(國衛辦醫函〔2022〕104號)印發,要求各省、自治區、直轄市及新疆生產建設兵團衛生健康委組織做好實施工作。
3 發佈通知
國家衛生健康委辦公廳關於印發腫瘤和血液病相關病種診療指南(2022年版)的通知
國衛辦醫函〔2022〕104號
各省、自治區、直轄市及新疆生產建設兵團衛生健康委:
爲進一步提高腫瘤和血液病診療規範化水平,保障醫療質量安全,維護患者健康權益,我委委託有關單位制修訂了腫瘤和血液病相關病種診療指南。現印發給你們(見附件,可在國家衛生健康委網站醫政醫管欄目下載),請各地衛生健康行政部門組織做好實施工作。
附件:
2.膀胱癌診療指南(2022年版)
5.胰腺癌診治指南(2022年版)
6.腎癌診療指南(2022年版)
7.乳腺癌診療指南(2022年版)
8.子宮內膜癌診療指南(2022年版)
12.甲狀腺癌診療指南(2022版)
13.腦膠質瘤診療指南(2022年版)
16.瀰漫性大B細胞淋巴瘤診療指南(2022年版)
17.骨髓增生異常綜合徵伴原始細胞增多(MDS-EB)診療指南(2022年版)
18.慢性髓性白血病診療指南(2022年版)
19.血友病A診療指南(2022年版)
20.慢性淋巴細胞白血病-小淋巴細胞淋巴瘤診療指南(2022年版)
國家衛生健康委辦公廳
2022年4月3日
4 診療指南全文
慢性髓性白血病診療指南(2022年版)
4.1 一、概述
慢性髓性白血病(chronic myelogenous leukemia,CML)是一種以髓系增生爲主的造血幹細胞惡性疾病。CML全球的年發病率爲(1~2)/10 萬,佔成人白血病總數的15%~20%,各個年齡組中均可發生;隨着年齡增長髮病率逐漸增加,中位診斷年齡在亞洲國家偏年輕(40~50 歲),歐美國家年長(55~65 歲),男女比例約 1.4∶1,自然病程爲3~5年,酪氨酸激酶抑制劑(tyrosine kinase inhibitor,TKI)的應用使 CML 的病程徹底改觀,對於絕大多數患者來說,CML已經成爲一種慢性可控制的腫瘤。
4.2 二、診斷標準
4.2.1 (一)診斷。
如果患者出現白細胞(white blood cell,WBC)增多或伴脾大,外周血中可見髓系不成熟細胞,應高度懷疑CML。存在 Ph 染色體和/或 BCR-ABL 融合基因陽性是診斷CML的必要條件。
4.2.2 (二)鑑別診斷。
疑診 CML 時,需注意患者有無其他疾病史(如感染、自身免疫性疾病)、特殊服藥史、妊娠或應激狀況。如果WBC增多不能以類白血病反應解釋,需要進行細胞遺傳學和分子學檢查,鑑別是否爲 CML 或其他髓系增殖性腫瘤等疾病。
4.2.2.1 1.類白血病反應:
有相應與原發病相關的臨牀表現。WBC可達50×109/L或以上,外周血中可見中、晚幼粒細胞,但少有原始細胞,也無嗜鹼性粒細胞和嗜酸性粒細胞增多,原發病控制後血象恢復正常。Ph染色體和BCR-ABL融合基因均爲陰性。
4.2.2.2 2.髓系增殖性腫瘤。
(1)真性紅細胞增多症:以紅細胞增多爲突出表現,伴有紅細胞增多所致高黏血癥,並多有脾大等臨牀表現;白細胞輕度增多,但一般不超過50×109/L,血小板也有輕度增加,紅細胞容量明顯超過正常值。中性粒細胞鹼性磷酸酶高,Ph染色體或BCR-ABL融合基因爲陰性,95%患者檢測到JAK2V617F突變。
(2)原發性血小板增多症:血小板增多顯著≥450×109/L,骨髓中大而成熟的巨核細胞增殖,可以檢出JAK2、CARL或MPL突變或其他克隆性異常標誌,但Ph染色體和BCR-ABL融合基因均爲陰性。
(3)骨髓纖維化:骨髓中網狀纖維和膠原顯著增生,骨髓中巨核細胞增殖並伴有異型性,可以檢出JAK2、CARL或MPL突變或其他克隆性異常標誌,但Ph染色體和BCR-ABL融合基因均爲陰性。
4.3 三、疾病分期和危險度分層
4.3.1 (一)疾病分期。
CML 的疾病過程一般分爲3 個階段:慢性期(chronicphase,CP)、加速期(accelerated phase,AP)和急變期(blast phase,BP)。大部分CML 患者就診時處於CP,常隱匿起病,約 20%~40%的患者沒有症狀,在常規檢查時發現白細胞計數增多,也可以表現爲疲勞、體重下降、盜汗、脾大、貧血或血小板增多。有些患者沒有經過CP 就以BP就診,大部分 CP 患者自然病程 3~5 年內即可發展爲進展期(AP和BP)CML。疾病的進展伴隨着臨牀表現的惡化及嚴重的貧血、血小板減少與脾大所帶來的相關症狀。約70% BP 患者轉變爲急性髓細胞性白血病,20%~30%轉變爲急性淋巴細胞白血病。CML 的分期標準見表 1。
表 1.CML 分期
| 分期 | WHO 標準 |
| 慢性期 | 未達到診斷加速期或急變期的標準 |
| 加速期 | (2)外周血嗜鹼性粒細胞≥20% |
| 急變期 | 符合至少 1 項下列指標 : |
注:WHO 標準中原始細胞可來源於髓系(包括中性粒細胞、嗜酸性粒細胞、嗜鹼性粒細胞、單核細胞、紅系、巨核系或上述任意組合)和/或淋巴系,對於少數形態學難以分辨原始細胞來源者,推薦免疫分型予以確認;片狀和簇狀巨核細胞增生伴有顯著的網硬蛋白或膠原蛋白纖維化和/或嚴重粒細胞發育不良提示加速期。上述現象常伴隨加速期其他特徵,目前尚未作爲獨立診斷依據。
4.3.2 (二)CP 患者的疾病危險度。
目前,常用的評分系統爲Sokal和ELT(S EUTOS longtermsurvival)積分,均以臨牀指標作爲與CML 相關生存期的預測因素,計算公式如表 2 所示。研究顯示,ELTS 積分的年齡權重低於 Sokal,對高危組的長期結局預測更準確。無論哪種評分系統,高危均預示治療反應差和生存期縮短,應進行更嚴密的療效監測和更積極的治療。
表 2. Sokal 和ELTS 積分公式公式

注:血小板單位爲×109/L,年齡單位爲歲,脾臟大小單位爲肋下釐米數,原始細胞爲外周血分類中所佔百分數。所有數據應在任何 CML 相關治療開始前獲得。
4.4 四、臨牀表現
超過 85%的患者發病時處於慢性期,部分患者無任何症狀,因查體或偶然發現血常規異常或脾大。典型症狀包括乏力、低熱、盜汗、左上腹脹滿、體重下降等症狀。查體可觸及腫大的脾臟,或腹部 B 超顯示脾大。如果疾病處於加速期或急變期,病情惡化,常伴有不明原因的發熱、骨痛、脾臟進行性腫大等症狀。
4.5 五、實驗室檢查
4.5.1 (一)血常規。
WBC 增多,可伴有血紅蛋白下降或血小板增多。外周血白血病分類可見不成熟粒系細胞,嗜鹼性粒細胞和嗜酸性粒細胞增多。
4.5.2 (二)骨髓形態學。
增生極度活躍,以粒系增生爲主,可伴有巨核細胞系增生,相對紅系增殖受抑。
4.5.3 (三)細胞遺傳學分析。
4.5.4 (四)分子學檢測。
外周血或骨髓標本經逆轉錄聚合酶鏈反應(reversetranscription PCR,RT-PCR)檢測,確認存在BCR-ABL融合基因。如果 BCR-ABL 融合基因爲陰性,需檢測JAK2、CARL和 MPL 突變等髓系增殖性腫瘤相關的基因突變。
4.6 六、治療
2000 年後,針對 CML 發病機制中關鍵靶分子BCR-ABL融合蛋白研發上市的首個 TKI 藥物——甲磺酸伊馬替尼,開啓了CML的靶向治療時代。伊馬替尼能相對特異的抑制BCR-ABL激酶活性,在體外實驗中,抑制CML 細胞增殖,並誘導其凋亡。伊馬替尼的問世,顯著地改善了CML 患者生存期,80%~90%的患者的生存期接近正常人,並提高了患者的生活質量。伊馬替尼作爲一線治療初發 CML-CP 患者長期結果證實,10年生存率爲 80%~90%。二代 TKI(如尼洛替尼、達沙替尼、博舒替尼和拉多替尼)、三代TKI(如普納替尼)的陸續面世,加快和提高了患者的治療反應率和反應深度,有效克服了大部分伊馬替尼耐藥,也爲伊馬替尼不耐受患者提供了更多選擇,使致命的 CML 成爲一種可控的慢性疾病。
4.6.1 (一)CP 患者的一線治療。
國際上推薦的 CP 患者一線TKI 包括伊馬替尼、尼洛替尼、達沙替尼、博舒替尼和拉多替尼。CML 中國診斷與治療指南(2020 年版)推薦的藥物及其用法包括伊馬替尼400mg/d或尼洛替尼 600 mg/d 或氟馬替尼600mg/d 或達沙替尼100mg/d。
CML 的治療目標包括延長生存期、減少疾病進展、改善生活質量和獲得無治療緩解(即停藥)。一線TKI 的選擇應當在明確治療目標基礎上,依據患者的疾病分期和危險度、年齡、共存疾病和合並用藥等因素選擇恰當的藥物。中高危患者疾病進展風險高於低危患者,適合選用二代TKI作爲一線治療。對於期望停藥的年輕患者,選擇二代TKI 有望快速獲得深層分子學反應(deep molecular response,DMR),達到停藥的門檻。對於年老和或存在基礎疾病的患者,一代TKI 具有更好的安全性,而二代TKI 相關的心腦血管栓塞性事件、糖脂代謝異常和肺部併發症可能是致死性的不良反應,特別需要謹慎使用。
4.6.2 (二)TKI 治療期間的療效監測。
疾病監測已成爲 TKI 治療中密不可分的組成,它不僅用於評估患者體內白血病負荷的變化,判斷治療反應,還有助於保證治療的依從性,發現早期耐藥,預測遠期療效,指導個體化治療干預,並降低總體治療費用。TKI 治療期間的監測包括血液學、細胞遺傳學、分子學和ABL 激酶區突變反應分析。
血液學監測包括全血細胞計數和外周血及骨髓細胞形態學分析,以判斷疾病分期並評估血液學反應。細胞遺傳學監測包括傳統的染色體顯帶(G 顯帶或R 顯帶)技術和熒光原位雜交技術(Fluorescence in situ hybridization,FISH),觀察 Ph 陽性細胞的比例,以評估細胞遺傳學反應,並可發現 Ph 染色體變異和 Ph 陽性(Ph+)或Ph 陰性(Ph-)細胞的附加異常,識別高危人羣和疾病進展。分子學監測採用 實 時 定 量 逆 轉 錄 PCR (quantitative reversetranscriptase-mediated PCR,qRT-PCR)方法,精確識別體內 BCR-ABL 轉錄物水平,是最常用和敏感的評估CML疾病負荷的方法,敏感性爲 0.001%~0.01%。qRT-PCR 推薦以外周血爲標本,具有方便、微痛、可重複、價格低廉、患者依從性好等優點。ABL 激酶區突變分析可以應用外周血或骨髓爲標本,推薦的方法爲直接測序法(Sanger 測序法,敏感性爲 10%~20%)或針對 BCR-ABL 激酶區的二代測序,以發現ABL 激酶區點突變,識別 TKI 耐藥,指導後續治療選擇。
4.6.3 (三)治療反應。
CML 患者的治療反應包括血液學、細胞遺傳學和分子學反應,標準見表 3。
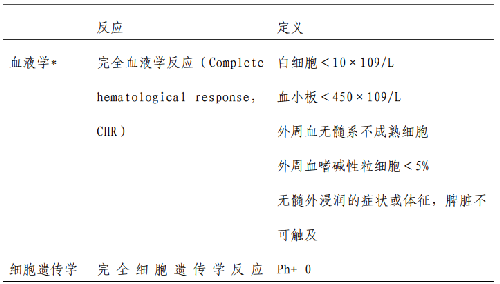


注:*,血液學反應達到標準需持續≥4 周;IS,國際標準化(International scale)。TKI 用於一線治療時,在重要時間點根據血液學、細胞遺傳學和分子學監測的指標,歐洲白血病網(EuropeanLeukmiaNet,ELN)推薦(2013 年版)將患者療效分爲最佳、警告和失敗,見表 4。
表 4 歐洲白血病網推薦(2013 年版)一線酪氨酸抑制劑治療反應標準

注:CCyR,完全細胞遺傳學反應;CHR:完全血液學反應;MMR,主要分子學反應即 BCR-ABL≤0.1%或更好;NA,不適用;*,在連續 2 次檢測中,其中1 次的BCR-ABL轉錄水平≥1%;CCA/Ph+,Ph+細胞克隆性染色體異常;CCA/Ph-,Ph-細胞克隆性染色體異常。
ELN 推薦(2020 年版)更強調各個時間點分子學反應的重要性,並且 TKI 一線和二線治療反應評估標準統一共用一個。相同的觀點是,達到“最佳”反應的患者預示持久獲得良好的治療結果,可維持原治療;達到“失敗”的患者疾病進展和死亡的風險顯著增加,需要及時轉換治療;“警告”則是處於二者之間的灰色地帶,患者需要密切監測,一旦達到“失敗”標準,應儘快轉換治療方案。
4.6.4 (四)二線 TKI 治療。
ABL 突變類型是選擇二線TKI 的首要指標,見表5。伊馬替尼耐藥患者中只有 20%~50%存在ABL 突變,而絕大多數突變對兩種二代 TKI 用藥的敏感性並無差異或者並不清楚有無差異。在這種情況下,需要根據患者的疾病分期、年齡、共存疾病及藥物不良反應來選擇藥物種類和劑量。對於CP患者,達沙替尼和尼洛替尼均可選擇,而對於進展期患者,達沙替尼更有優勢。如有肺部疾病、出血病史以及正在接受非甾體抗炎藥治療的患者,尼洛替尼可能更爲合適。相反,達沙替尼更適合有胰腺炎、糖尿病的患者。但對於大多數患者,沒有明確的可以指導選擇用藥的依據時,可參考醫生對藥物的熟悉程度、患者的生活習慣、價格等做出選擇。老年患者和既往有 TKI 不耐受患者,可以考慮適當減少劑量的治療。
表 5 根據 ABL 突變狀態選擇治療方式

注:*,如果是在達沙替尼治療中出現的。目前博蘇替尼針對伊馬替尼耐藥突變的臨牀數據不多,部分體外數據顯示 E255K/V 突變對博蘇替尼敏感性不足。
4.6.5 (五)無治療緩解。
對於已經取得長期、穩定、深層分子學反應的CML-CP患者,停用 TKI、追求無治療緩解(Treatment free remission,TFR)可以視爲一個新的治療目標。雖然已有數版歐美國家TFR 指南的公佈,但很多問題尚未解決。由血液病專家和CML患者倡導者(部分有停藥經歷)組成的歐洲指導組,以患者爲中心,旨在指導患者的治療選擇(包括TFR),幫助建立更好的醫患關係,並滿足患者的情感和心理需求。歐洲指導組從患者-醫生聯合的獨特視角,發佈瞭如何認識和實踐TFR的討論推薦,包括以下幾個主要方面:什麼是TFR,TFR的合適時機,哪些人符合或不符合停藥,患者停藥需要考慮的因素,停藥綜合徵,潛在的患者心理問題,分子學復發和重啓治療。這是迄今爲止最爲全面和具有可操作性的關於CML患者追求停藥和嘗試 TFR 的綜合推薦,值得關注該領域的中國患者和醫生借鑑,內容見表6。
表 6 歐洲指導組綜合 CML 患者-醫生的討論,對停藥和嘗試TFR 的建議
CML 治療目標
(2)長期目標是最長的生存期
(3)與診斷 CML 前相同的生活質量
TFR 的定義和時機
(1)定義:TFR 指停止 TKI 治療的患者持續維持MMR 且不需要重啓治療的一種狀態
(2)時機:CML 慢性期患者持續達到穩定DMR 至少2 年可以考慮停藥、嘗試 TFR
哪些患者符合嘗試 TFR 的標準
嘗試 TFR 前需要考慮以下因素:
(1)初診時處於慢性期
(3)達到 DMR 至少 2 年
(4)患者應該充分知情 TFR,並積極主動的停藥而非迫於壓力
(5)患者應當充分理解分子學復發並不代表治療“失敗”,此時需要重啓治療
哪些患者不適於嘗試 TFR
已經取得 MMR 但仍未達到 DMR 的患者不適合嘗試TFR!
(1) 醫生應該確保這些患者持續治療並達到治療目標或處於安全港灣,獲得與普通人相似的壽命
(2)這些患者可以維持原治療,等待達到更深層分子學反應,只要達到持續 DMR,TFR 就有可能嘗試
(3)如果患者渴望停藥或有特殊需求需要改變治療,醫生應當同患者溝通轉換 2 代 TKI,以幫助患者取得更深的分子學反應
患者考慮停止 TKI治療
患者停藥前應當考慮或知曉以下因素:
(1)醫生應該強調隨訪的重要性和頻率,患者需要更加頻繁的就診
(2)TFR 並不意味着疾病治癒,任何時候都可能出現分子學復發,並需要重啓治療
(3)即使獲得 TFR,醫生也應當提醒患者需要持續甚至終生門診隨訪和定期監測
TKI 停藥綜合徵
對於考慮停藥的患者,醫生應當與之溝通TKI 停藥綜合徵以及如何處理:
(2) 除了持續監測疾病,常規門診檢查能夠幫助識別出先前 TKI 治療引起的長期毒性,即使已經停藥仍可發生
停藥和嘗試TFR的心理影響
(1) 目前指南沒有提到關於停止TKI 和嘗試TFR 治療帶來的心理問題
(2)指導組提倡關注 TFR 患者潛在的心理問題並作常規監測,因爲專業的心理幫助對某些患者是有必要的
(3) 醫生應當意識到 TFR 監測中BCR-ABL 水平波動可能會導致患者出現焦慮
分子學復發和重啓治療
患者應該知曉無治療期持續時長不一,幾個月或數年。醫生應該解釋由於分子學復發引起重啓治療的可能性
注:DMR,深層分子學反應即 BCR-ABL 轉錄物≤0.01%;MMR,主要分子學反應即BCR-ABL 轉錄物≤0.1%;TFR,無治療緩解。
歐洲指導組強調了符合 TFR 條件患者需要考慮的因素,並提倡 CML 患者應該到能夠提供高質量、規律性分子學監測、具有專業的 CML 醫生和心理支持的醫院就診。儘管當前不確定哪些患者是嘗試 TFR 的最佳羣體,哪些因素可以預測停藥後主要分子學反應喪失,但持久的TKI 治療時間和DMR持續時間、規律的高質量分子學監測是TFR 成功的有利保障。目前,進行停藥試驗和嘗試 TFR 的患者中大部分是持續接受伊馬替尼治療的,尚並無證據顯示停止伊馬替尼和二代TKI用藥後分子學復發的概率有別,即伊馬替尼和二代TKI停藥獲得 TFR 的成功率無顯著差異,但接受二代TKI 治療的確可以縮短達到符合停藥的標準。隨着嘗試TFR 成爲許多CML患者的追求和疾病管理的一部分,患者對停藥的擔憂將是患者-醫生討論中的首要問題。因此,充分的知情和更多的TFR數據將會使更多的 CML 患者願意嘗試停藥。強調充分的溝通、合適的人羣、合適的時機、規範的高質量監測和管理是CML患者追求 TFR 成功的必要條件。
4.6.6 (六)進展期患者的治療。
針對 AP 和 BP 患者,伊馬替尼推薦初始劑量爲600mg/d或 800mg/d,尼洛替尼爲 400mg 每日2 次,達沙替尼爲70mg每日 2 次或 140mg 每日 1 次。關於進展期患者的治療,分爲未曾使用過TKI的和在TKI治療中由 CP 疾病進展至 AP 或BP 的2 種。所有BP 患者和未獲得最佳治療反應的 AP 患者均應在TKI 或聯合化療獲得反應後推薦異基因造血幹細胞移植。
4.7 附錄1:慢性髓細胞性白血病診治流程圖
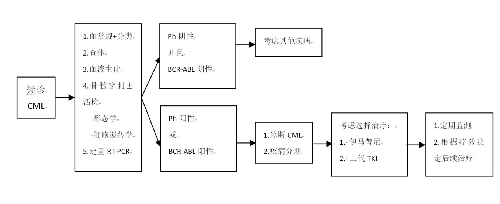
圖1.慢性髓性白血病診治流程圖
4.8 附錄2:慢性髓性白血病診療指南(2022年版)編寫審定專家組
(按姓氏筆畫排序)
組長:黃曉軍
成員:王婧、付海霞、許蘭平、江倩、江浩、張曉輝、楊申淼、張圓圓、賈晉松、黃曉軍、路瑾