6 概述
有少數矢狀竇旁腦膜瘤和大腦鐮旁腦膜瘤在矢狀竇或大腦鐮兩側生長,瘤組織可跨越上矢狀竇,將靜脈竇包圍,竇腔部分或完全閉塞。此類腫瘤基底很寬,同時累及矢狀竇或大腦鐮兩側,腫瘤血供十分豐富,主要來自硬腦膜中動脈,頭皮動脈也參與腫瘤供血,還可見大腦前動脈和大腦中動脈分支進入腫瘤,在腫瘤表面見有蜿蜒粗大的靜脈匯入鄰近的大腦上靜脈,再回流至上矢狀竇。
9 術前準備
1.着重查清腫瘤在矢狀竇或大腦鐮兩側的大小、範圍和血供情況以及矢狀竇是否閉塞和閉塞程度。
2.攝顱骨平片,瞭解有無顱骨局部增生或破壞;有無增粗和紆曲的血管壓跡引向骨質增生或破壞區,有無顱內壓增高的顱骨改變。
3.行血管造影、上矢狀竇造影或DSA檢查,以明確腫瘤位於上矢狀竇一側或兩側、腫瘤血供來源及側支循環情況、上矢狀竇是否受侵犯或完全閉塞。
5.充分備血,常需2000ml以上。
11 手術步驟
11.1 1.頭皮切口
由於腫瘤是雙側性的,故不能採用常規的單側馬蹄形切口。可採用S形切口(圖4.3.1.7-1A),前部腫瘤採用冠狀切口(圖4.3.1.7-1B),橫切口(圖4.3.1.7-1C)和馬蹄形切口。亦可用斜行“S”形切口、基底在一側的過中線馬蹄形切口(圖4.3.1.7-1D)。因頭皮血運十分豐富,切開頭皮時必須注意止血。

11.2 2.顱骨處理
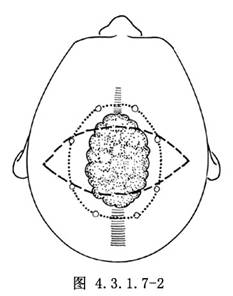
此類腦膜瘤常明顯侵犯硬腦膜、顱骨及顱外組織。顱骨增生顯著,顱頂正中向外隆起,並常有內生骨疣,與腫瘤難分,加之腫瘤血運又十分豐富,故不能按常規方法翻轉骨瓣。可根據術前造影瞭解的矢狀竇通暢情況選擇適當的處理方法。當病變處矢狀竇已完全閉塞,準備採用受累顱骨、硬腦膜和腫瘤一併切除的方法時,可圍繞顱骨包塊或CT顯示的腫瘤外周做多個骨孔,孔間骨質用咬骨鉗咬除,形成一圈較寬的骨槽(圖4.3.1.7-2)。在鑽孔和咬骨過程中,應及時用骨蠟填塞板障靜脈出血,有硬腦膜血管出血時應電凝或縫扎。另一種方法是:當腫瘤仍侷限於硬腦膜內,主要向兩側凸向大腦半球,仍可採用一側骨瓣開顱。用咬骨鉗咬除中線及對側需要暴露區域的骨質。
11.3 3.處理硬腦膜
骨槽形成後,通過骨槽將顯露的硬腦膜動脈逐一電凝或縫扎,以減少出血。如已翻轉骨瓣或咬除骨質,硬腦膜完全暴露,可沿腫瘤四周電凝,縫扎所有供血血管。有時腫瘤可廣泛侵犯硬腦膜,這時可從兩側沿腫瘤外緣切開硬腦膜達矢狀竇邊緣。
11.4 4.切除腫瘤
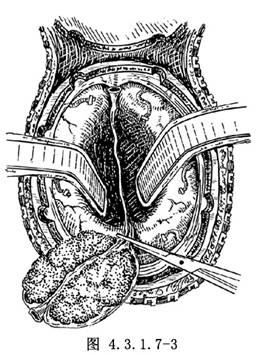
在沿腫瘤四周形成顱骨骨槽並從兩側切開硬腦膜後,瘤區顱骨與硬腦膜已鬆動,顱骨“島”與腫瘤可能外突,此時可從腫瘤兩側進行分離。腫瘤從大腦半球脫離後,再處理上矢狀竇。可試行在腫瘤前後端暫時夾閉上矢狀竇,觀察15min。如大腦表面迴流靜脈不出現淤血,表明已建立側支循環,可行該段矢狀竇切除。也可用多普勒探測儀探測上矢狀竇是否完全閉塞。切除上矢狀竇時,先在腫瘤前端用圓針粗絲線將上矢狀竇雙重縫扎,然後在近腫瘤處切斷,向上牽起腫瘤,於大腦縱裂內距腫瘤至少0.5cm處切開大腦鐮,並注意控制下矢狀竇出血。離斷大腦鐮後將腫瘤向後翻轉,進一步遊離腫瘤底面,夾閉和切斷進入瘤內的動脈,在腫瘤後端按上述方法縫扎和切斷上矢狀竇,腫瘤即被完全切除(圖4.3.1.7-3)。)
如經術前檢查和術中夾閉試驗,表明矢狀竇未完全阻塞,則應根據腫瘤前後位置不同選擇手術方式。如腫瘤侵及矢狀竇前1/3,仍可按上述將腫瘤連同受累矢狀竇段整塊切除來處理。如腫瘤侵及矢狀竇中、後1/3時,則應保留上矢狀竇,兩側的腫瘤可1次切除或分期處理。
11.5 5.關閉顱腔
腫瘤切除後,殘留空腔應徹底止血,取顳肌筋膜或帽狀腱膜修補硬腦膜缺損。顱骨缺損視病人當時情況行一期修補或緩期修補。如矢狀竇兩側腫瘤分期切除則很難做到全切,腫瘤復發可能性大,這種情況下可只修補硬腦膜,顱骨缺損不做修補。縫合帽狀腱膜及皮膚。手術殘腔置硅膠管引流。
12 術中注意要點
1.妥善設計開顱的方法 此類腫瘤緊靠中線兩側圍繞上矢狀竇,而且多向外侵犯到硬腦膜、顱骨及頭皮,大多不能採用一側骨瓣開顱。應根據術前CT、MRI、MRA或腦血管造影等檢查確定腫瘤部位及大小,設計好暴露兩側腫瘤的頭皮切口。顱骨處理多采用圍繞腫瘤鑽孔,然後形成骨槽,有時亦可採用逐漸咬除全部病變顱骨的方法。在開顱過程中,每一步都要有效地控制出血。
2.注意保護兩側大腦半球功能 由於腫瘤從矢狀竇向兩側生長,壓迫並嵌入兩側大腦半球,腦組織受到擠壓,功能缺失多不明顯。在處理腫瘤時,不論整塊切除或分塊切除,都應儘量避免損傷鄰近腦組織,否則,會出現腫瘤所在部位的腦功能障礙。如腫瘤位於矢狀竇前1/3,容易損傷雙側額葉內側面,可能出現精神症狀。若腫瘤在矢狀竇中1/3段,兩側中央前、後回和旁中央小葉易受損,而出現雙下肢痙攣性癱瘓、尿瀦留等。若腫瘤位於矢狀竇後1/3段,易損傷雙側枕葉,依受損程度不同可能出現視幻覺,同向偏盲,甚至雙眼失明。)
3.選擇適當方法處理上矢狀竇 應根據腫瘤所在位置及該處上矢狀竇閉塞的程度,選擇處理上矢狀竇的方式。如腫瘤位於上矢狀竇前1/3段,不論上矢狀竇閉塞是否完全,可根據手術需要,將上矢狀竇隨腫瘤一併切除。位於上矢狀竇中1/3或後1/3段時,術中一定要先行上矢狀竇夾閉試驗。如側支循環未建立好,則不可行“整塊切除”,而需分別從兩側切除腫瘤,再電凝或離焦激光炭化受侵犯的矢狀竇外壁,以消滅殘留的腫瘤細胞。也可將受侵犯的上矢狀竇側壁予以切除,再視情況進行縫合,修補或重建上矢狀竇。