5 概述
椎板開門手術,即椎板成形術,通過外科手術將椎板一側或雙側切開,使椎板向後外側移位以擴大椎管。最早由日本平林和中野報道,後經許多學者在實踐中加以改進,並提出了改良的手術方法。
手術相關解剖見下圖(圖3.26.3.1-1~3.26.3.1-3)。
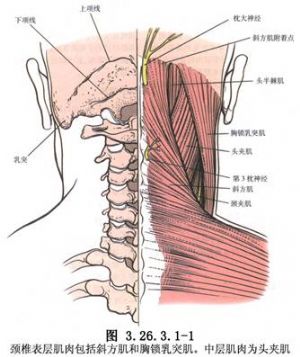
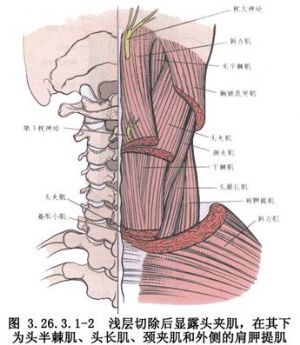
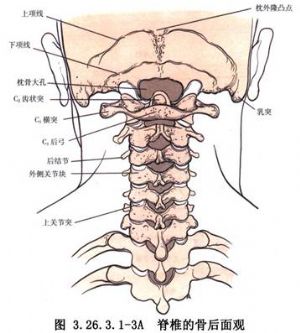

6 適應症
頸椎椎板單開門式椎管成形術適用於:
1.嚴重的頸椎椎管狹窄,狹窄範圍在3個節段以上,甚至全頸椎廣泛退變增生並有脊髓壓迫的患者。原發性椎管狹窄症者,椎管/椎體矢狀徑比值小於0.75,或椎管絕對值低於12mm者。其中尤以一側症狀爲重而另—側較輕者更適合於本法。
2.頸椎後縱韌帶骨化症,呈連續型、混合型或間斷型,累及範圍廣泛。此外,當局竈型骨化物直徑超過椎管直徑50%,前路手術風險太大時,應首先考慮行後路手術。
3.多節段脊髓型頸椎病,至少有3個或3個以上椎節受累。
4.某些頸椎病或頸椎創傷患者經頸前路減壓並植骨融合術後,合併椎管狹窄症、或椎管後方黃韌帶肥厚或皺褶對脊髓造成壓迫者。尤其是MRI矢狀位成像顯示脊髓呈串珠樣改變者。
5.黃韌帶鈣化症,雖不多見,但可引起椎管狹窄症的一系列症狀和體徵,需行後路減壓。爲更多地保留頸椎後結構的完整性,此種術式更爲理想。
10 手術步驟
10.1 1.切口和椎板顯露
與經後路顯露相同。確定椎板切開側及鉸鏈側,並將所有成形椎節的棘突自基底部剪除,也可不做切除(圖3.26.3.1-4)。

10.2 2.鉸鏈側椎板的準備
應用電鑽將椎板外側緣皮質骨磨除,僅留松質骨和內層皮質。如無上述設備,則用2.5mm寬的三關節咬骨鉗,在關節突內側緣的椎板上下緣,均勻用力,將外層皮質骨咬除,形成骨槽狀。
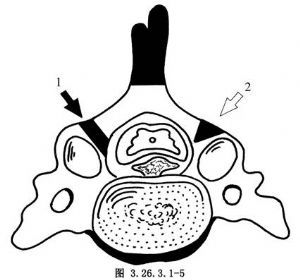
10.3 3.開門側椎板的操作
用電鑽或氣鑽,或薄型椎板咬骨鉗,沿椎板的關節突內側緣,自上而下,或自下而上將椎板全層完全切斷,顯示硬膜囊。開門的椎節數根據病變範圍而定,通常4個或5個節段,即頸3~6或頸3~7(圖3.26.3.1-5)。
10.4 4.椎管擴大
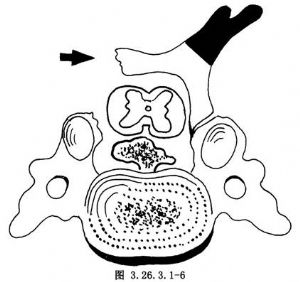
椎板一側已完全遊離,另一側有部分皮質骨相連。將每節椎節間黃韌帶切除並分離。將椎板扳向鉸鏈側,使鉸鏈側內層椎板皮質骨造成折斷狀,但仍有部分皮質連續,使椎板形成開門狀態。椎板切開間隙擴張越大,椎管矢狀徑增加越大,如每增加1mm,則直徑增大0.5mm。一般擴大6~8mm已足夠(圖3.26.3.1-6)。
10.5 5.椎板開門固定
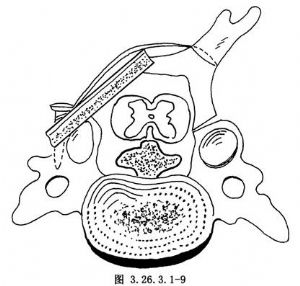
爲保持椎板處於永久的開門狀態,可在開門術前先在棘突基底部打孔以便能貫穿鋼絲或粗絲線,將棘突縫合到對側肌層上,開門側的椎板內側之間可放置脂肪組織,以預防頸部肌肉與硬膜囊粘連(圖3.26.3.1-7)。爲防止單開門術後關門現象,可取一與椎板厚度相當的髂骨或肋骨,嵌於開門處,用鋼絲或小螺釘固定,達到重建一側椎板的作用(圖3.26.3.1-8,3.26.3.1-9)。
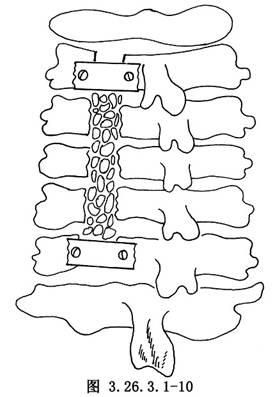
採用上下端植骨小螺釘固定的方法,也能達到防止術後關門的目的(圖3.26.3.1-10)。


10.6 6.切口的縫合
11 術中注意要點
1.椎板鉸鏈側宜先行操作,一旦內外皮質全斷裂時,可另選對側作鉸鏈側。氣鑽或電鑽磨外板時,必須準確確定在關節內側的椎板上進行。過於靠外將損傷關節突並導致神經根損傷,過於靠內側,則椎板外側殘留過多,影響減壓效果。椎板外層皮質骨一旦磨透,即顯出松質骨,出血量明顯增多,此時應停止進一步操作。
2.開門側椎板切割時,不宜過深,防止深及椎管內,損傷脊髓和神經根。
3.椎板開門不可過大或過小。太小起不到減壓作用,太大則容易造成鉸鏈側椎板完全性骨折,使開門和開門後固定困難,甚至造成醫源性脊髓壓迫。
4.目前尚無較好的方法來處理開門後的固定。牢固固定棘突於鉸鏈側十分重要。在開門側將同側肌肉作適當分離填入其間,有利於阻止術後關門。
13 併發症
13.1 1.脊髓損傷
主要由於術中操作不當所致,尤其是椎管狹窄嚴重者。選擇合適的器械和熟練掌握手術技巧很重要。
13.2 2.出血和血腫形成
主要與切口縫合前創面止血有關。局部出血可形成血腫。血腫如發生在開門側的硬膜外可引起壓迫,使臨牀症狀進行性加重。
13.3 3.關門
與術中固定有關。由於固定不牢固,使得已經開門的椎板恢復原位。如開門側關門後椎板邊緣陷入關節突內側,進入椎管,則更加重椎管狹窄,甚至造成新的致壓物,進一步改進固定方法是值得注意的問題。
13.4 4.椎板遊離
由於鉸鏈側椎板切開過深,或在開門過程中完全骨折,使整個椎板呈遊離狀態,兩側截骨處均不能緊密接觸,不能骨性癒合,反而成爲脊髓的骨性致壓物。