5 概述
肺大泡性肺疾病的传统观点是认为肺大泡和邻近气道之间存在一个交通活瓣机制,随着大泡内压力增高,大泡越来越大,导致邻近肺组织受压塌陷。Morgan(1989)和Klingman(1991)通过动态CT、大泡内气体压力检测及生理学测试,证明肺大泡周围的肺组织比肺大泡本身顺应性更差,以致组织内压力超过大泡内的压力。在同样胸内负压下肺大泡总是比周围的肺组织先膨张,从而导致了大泡周围肺组织的不断损坏和肺大泡进一步扩大。
根据肺实质内有无阻塞性病变,有作者结合临床提出了较为实用的肺大泡分类方法,即:Ⅰ型;肺大泡常位于肺尖,界限清楚,其他肺实质大部分正常,巨大的肺大泡可占据患侧胸腔的一半(属间隔旁型肺气肿的一种),但患者可无症状且肺功能接近正常。Ⅱ型;肺大泡常为双侧、弥漫或多发,界限不清楚,大小程度不一(属于全小叶型肺气肿的局部早期病变),症状取决于肺大泡的大小和肺气肿的严重程度。
肺大泡常合并感染、出血,破裂后形成自发性气胸。感染的肺大泡与支气管交通欠佳,药物治疗仅能控制感染,缓解症状,但不能解决组织结构的破坏及其带来的危害,外科治疗的适应证同原发性肺脓肿。无感染的肺大泡,手术切除可以解除大泡对正常肺组织的压迫,减轻肺动静脉短路,但手术效果受多种因素的影响。
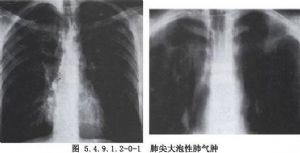
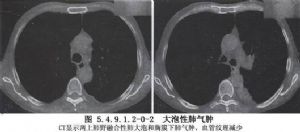
临床表现及诊断:单发和较小的肺大泡可无症状。体积大或多发性肺大泡可有胸闷、气短、呼吸困难等症状。当突然发生气急、咳嗽、呼吸困难、发绀、气管和纵隔移位,叩诊患侧呈鼓音时,应怀疑有自发性气胸发生。胸部X线检查可发现肺内透光度增强、大小不等的空腔,腔内无肺纹理,但有时需与肺囊肿和自发性气胸相鉴别,胸部CT扫描有助于鉴别诊断。此外,肺癌流行病学调查发现,无大泡性肺气肿的男性肺癌发病率为0.19%,而大泡性肺气肿者发病率为6.1%。Nickoladze提出以下假设:①肺癌易发于肺大泡进展而形成的瘢痕;②肺大泡造成局部营养障碍促进肺癌的发生;③肺大泡通气较差,致癌物质逗留使其易患肺癌(图5.4.9.1.2-0-1,5.4.9.1.2-0-2)。
8 手术步骤
1.根据肺大泡的解剖位置,在相应肺大泡中央处的胸壁上做一小切口。
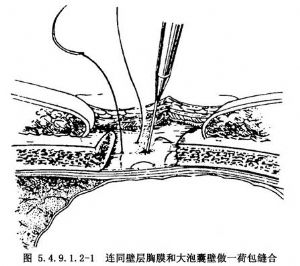
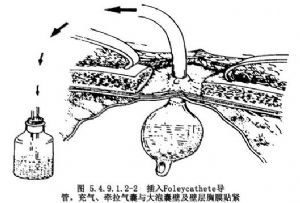
2.切除2.5~3.0cm一段肋骨,连同壁层胸膜和大泡囊壁做一荷包缝线。在荷包缝线中央切开胸膜和肺大泡囊壁,探查大泡内部,打开间隔使之与邻近的大泡相通,插入一Foleycathete(32F)导管。将气囊充气,收紧荷包缝线并打结,牵拉导管使气囊与大泡囊壁及壁层胸膜贴紧,逐层缝合切口肌肉、皮肤并固定导管,导管末端连接水封瓶,保持闭式引流。胸膜腔多数亦需要放置胸引管,术后保持闭式引流。术后7~8d拔除Foleycathete导管。拔管后支气管-囊腔-皮肤瘘道将于48~72h闭合(图5.4.9.1.2-1,5.4.9.1.2-2)。
3.为了减小术后漏气,Venn(1988)用滑石粉喷撒胸膜腔和肺大泡囊腔内;Oizumi(1990)建议将纤维蛋白胶注入肺大泡囊腔,有助于改善治疗效果。