5 概述
產鉗術是利用產鉗作爲牽引力或旋轉力,以糾正胎頭方位、協助胎頭下降及胎兒娩出的產科手術。
產鉗術應用已有200多年曆史。產鉗種類繁多,主要有18世紀的Chamberlen′s產鉗(圖11.2.5-1),其鉗匙只有胎頭彎。1751年有Smellie′s短產鉗(圖11.2.5-2),其鉗匙有胎頭彎及骨盆彎。Tarniar′s產鉗(圖11.2.5-3,11.2.5-4)在鉗匙與鉗脛交界處接有一杆及牽引柄,適用於胎頭位置較高時。1916年發明的Kielland′s產鉗沒有骨盆彎,可用於枕橫位時旋轉及牽引胎頭。Piper′s產鉗是一種長柄型產鉗,專用於協助臀位後出頭娩出。剖宮產產鉗輕便靈活,用於剖宮產時協助胎頭娩出。目前最常用的Simpson′s短彎產鉗,可牽引及旋轉胎頭,協助胎兒娩出。


6 產鉗的結構及功能
產鉗的種類較多,但各種產鉗均由左、右兩葉組成,每葉又分鉗匙、鉗脛、鉗鎖及鉗柄四部分。現將較常用的Simpson′s產鉗、Kielland′s產鉗、Piper′s產鉗及剖宮產產鉗的結構及功能分述於下:
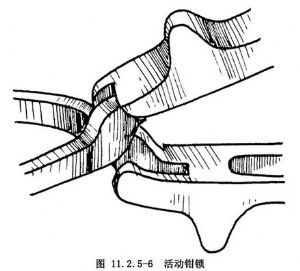
(1)Simpson′s產鉗:其鉗匙中間有一窗孔,可減輕對胎頭的壓力及防止產鉗滑脫。鉗匙內面凹,外面凸,形成胎頭彎,以適應胎頭外形。放平產鉗時,鉗匙頂端高出鉗頸8.0cm。形成骨盆彎,以適應產道軸線(圖11.2.5-5)。左葉產鉗在鉗頸與鉗柄交界處有一個“凵”形淺凹,右葉產鉗相對部分恰好可鑲入該凹陷中,形成活動自如的鉗鎖(圖11.2.5-6),左右產鉗就位後,鉗柄合攏,合攏時鉗尖距離爲3cm,兩鉗匙間最寬距離爲9cm,與胎頭雙頂徑寬度一致。產鉗全長35cm,重550g。可用於牽引及旋轉胎頭。

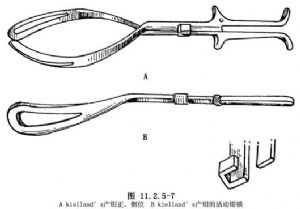
(2)Kielland′s產鉗:適用於枕橫位,胎頭位置較高或有傾勢不均時。這種產鉗沒有骨盆彎,胎頭彎較淺,鉗匙較長,適於旋轉胎頭,在兩葉鉗柄上各有一個小鈕(圖11.2.5-7),它的位置與產鉗的前面方向一致,在應用情況下,小鈕與胎頭的枕骨所在方向一致。其鉗鎖簡單靈活,與Simpson′s產鉗的鉗鎖不同,左葉的鉗鎖可以與右葉鉗脛的任何一點扣合(圖11.2.5-7),這對胎頭位置較高,或傾勢不均時,具有特殊作用。
(3)Piper′s產鉗:是一種專門爲臀位後出頭娩出設計的產鉗,其特徵爲鉗匙骨盆彎較小,鉗脛長而向前彎,鉗柄低於鉗脛(圖11.2.5-8),所以有利於臀位後出頭產鉗術的操作。

(4)剖宮產產鉗:此種產鉗短而輕,全長27cm,重300g,鉗匙較薄,鉗脛很短,鉗柄無側方突起,鎖鉗靈活(圖11.2.5-9),便於剖宮產時操作。

7 產鉗術的分類
根據手術時胎頭雙頂徑及骨質最低部在骨盆內位置的高低可分爲高位產鉗術、中位產鉗術及低位產鉗術3大類(圖11.2.5-10~11.2.5-13)。



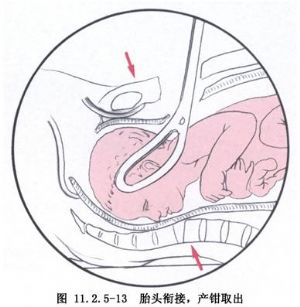
(1)胎頭雙頂徑在骨盆入口以上,先露骨質最低部未達到坐骨棘水平,爲高位產鉗。
(2)胎頭雙頂徑已通過骨盆入口,但未超過坐骨棘水平,爲中位產鉗,中位產鉗因胎頭雙頂徑位置的差異,手術難度不同而分爲2種。
①胎頭雙頂徑已通過骨盆入口,但未達到坐骨棘水平,爲高中位產鉗。
②雙頂徑已達到坐骨棘水平,但未超過坐骨棘水平,胎頭矢狀縫仍在骨盆出口平面的橫徑或斜徑上爲低中位產鉗。
(3)雙頂徑已達坐骨棘水平以下,先露骨質最低部已達盆底,胎頭矢狀縫已轉至骨盆出口前後徑上爲低位產鉗術。低位產鉗術又包括出口產鉗術。
雙頂徑在坐骨棘水平以下,先露骨質最低部降至盆底,並使外陰擴張、膨出或見部分胎頭爲出口產鉗。
3.層次分類法 1988年,ACOG根據胎頭位置和旋轉角度,而重新修訂的產鉗分類方法。
(1)中位產鉗術(Mid-Forceps Delivery):胎頭已銜接,胎頭骨質的最低點未達坐骨棘下2cm。
(2)低位產鉗術(Low-Forceps Delivery):胎頭骨質的最低點已達或超過坐骨棘下2cm。根據胎頭的旋轉角度又分兩型:Ⅰ型:胎頭旋轉角度≤45°;Ⅱ型:胎頭旋轉角度>45°。
(3)出口產鉗術(Outlet-Forceps Delivery):胎頭深入盆底,不需分開陰脣,可見胎頭先露部。胎頭的矢狀縫在骨盆的前後徑、枕左(右)前及枕後位徑上。
高位產鉗及高中位產鉗常引起產母及胎兒嚴重損傷,現已被剖宮產術替代。低中位產鉗時,胎頭矢狀縫仍在骨盆橫徑或斜徑上,對產母及胎兒損傷比低位產鉗術大,技術要求高,需由有經驗醫生進行。
8 適應症
產鉗術適用於:
1.第二產程延長 因持續性枕橫位或枕後位,輕度骨盆狹窄,巨大胎兒及宮縮乏力等原因導致第二產程延長者。
2.縮短第二產程 因妊娠合併心臟病、妊娠高血壓綜合徵、剖宮產史及子宮有瘢痕不宜在分娩時屏氣者。
3.因妊娠高血壓綜合徵、過期妊娠、胎盤早剝離、臍帶繞頸或臍帶脫垂等原因導致胎兒窘迫者。
4.因顏面位呈頦前位或臀位後出胎頭娩出困難者。
5.產婦全身情況不宜在分娩時施用腹壓者。如心臟疾病者,急性或慢性肺部疾病或其他疾病導致肺功能減退,重度子癇前期,重度的肝臟、腎臟疾病,癲癇、精神分裂症等精神、神經系統疾病,產婦高熱、器官衰竭等以及原發性高血壓、動脈硬化、妊娠高血壓綜合徵等在產程中血壓升高,子癇或先兆子癇等需縮短第二產程者。
6.吸引器助產失敗,確認爲無明顯頭盆不稱或胎頭已入盆甚至已通過坐骨棘平面者。
7.臀位、後出頭須產鉗助產者。
9 禁忌症
1.骨盆狹窄或頭盆不稱。胎頭雙頂徑未達坐骨棘水平,胎先露在+2以上。
2.頦後位、額先露、高直位或其他異常胎位。
4.胎膜未破,宮口未開全者。
10 術前準備
2.消毒外陰,導尿。
3.陰道檢查 要由外向裏進行檢查,首先看外陰發育良好與否,有否炎症、瘢痕和水腫以及組織彈性如何,而後瞭解宮口大小及宮頸組織質地,有否水腫,同時瞭解先露骨質部分的高低和胎方位情況,還要明確產瘤大小、顱骨重疊情況及盆腔是否夠大,以利判斷頭盆是否相稱。
5.已靜滴縮宮素,宮縮較強時,應減慢滴數,使子宮放鬆,便於旋轉胎頭。
8.如爲枕後位或枕橫位,可先進行手轉胎頭術,使胎頭矢狀縫與骨盆出口前後徑方向一致,才能放置。如枕後位糾正胎方位有困難亦可行枕後位產鉗術。
9.糾正胎方位後,可應用0.5%~1%縮宮素靜脈滴入以加強宮縮。
11.準備及檢查產鉗,並塗以滑潤劑。
12 手術步驟
12.1 低位產鉗術
(1)放置左葉產鉗:術者左手執筆式持左鉗柄,鉗匙凹面朝胎頭。右手自骶後凹伸入陰道壁,固定胎頭在枕前位,右手示指扣住胎左耳孔,中指抵住大囟門在6點作爲枕前位的標誌,使左鉗沿右手掌面徐徐伸入胎頭與陰道後壁間(圖11.2.5-14),當鉗匙緩緩伸入時,鉗柄亦由垂直漸向下的同時,左手改握鉗柄逆時針旋轉,按照左手示指的標誌,將左鉗匙放置在左耳前的面頰部(圖11.2.5-15),使產鉗的縱軸與胎頭的頂頦徑相平行,鉗葉的尖端最好在上下頜間的咬肌前。放置左鉗時,最好不要放在左耳上(使左耳置左鉗孔內),以免影響右葉產鉗的正確放置。


(2)放置右葉產鉗:術者右手執筆式持右鉗柄,左手四指伸入胎頭與陰道右後壁之間(圖11.2.5-16),將右葉產鉗按放置左葉產鉗法沿左手掌滑行至左手掌與胎頭之間,使達到左鉗匙相對應的位置(圖11.2.5-17)。
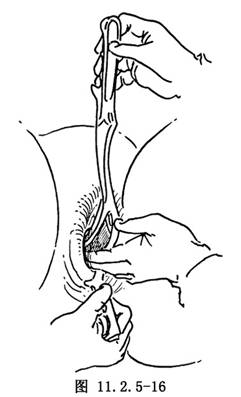
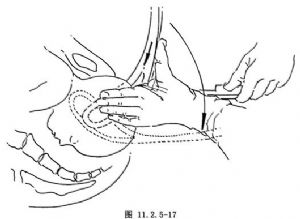
(3)合攏鉗鎖:如兩葉產鉗位置適當,鉗鎖容易扣合,鉗柄可順利靠攏(圖11.2.5-18),如鉗鎖不能扣合,則提示產鉗位置不當,可先用左手中、示指調整右鉗匙,使鉗鎖合攏,如扣合仍有困難,則應取出產鉗,再次檢查胎方位後重新放置。

(4)檢查胎方位:術者以右手示指伸入陰道內,檢查胎頭矢狀縫是否位於骨盆出口前後徑上,鉗匙與胎頭之間是否有軟產道組織或臍帶夾入。
(5)試牽引:目的是防止正式牽引時產鉗滑脫。方法爲一手的示指、中指和無名指扣握鉗柄向外牽引,另一手固定於握鉗的手背部,其示指抵住胎頭,試牽時,如示指始終抵着胎頭表示產鉗無滑脫可能,可正式牽引,否則應重新檢查放置。
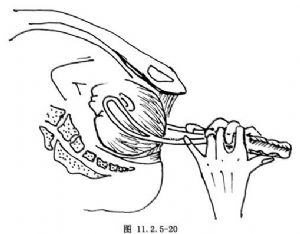
(6)牽引產鉗:於宮縮時輕輕併攏鉗柄,左手握產鉗脛部,右手手掌向下,中、示指及無名指分別放在鉗鎖和鉗柄側突部,緩緩向下,向外牽引(圖11.2.5-19),或操作者亦可雙手拇指抵住鉗柄後側,雙手示、中指互握鉗鎖,無名指和小指扣住鉗脛,以坐姿,靠臂力循產軸牽引(圖11.2.5-20)。當胎頭枕骨結節越過恥骨弓下方時,逐漸將鉗柄向上提,使胎頭逐漸仰伸而娩出(圖11.2.5-21,11.2.5-22)。如一次宮縮不能娩出胎頭時,可稍放鬆鉗鎖,待下次宮縮再輕輕釦合鉗鎖牽引。如遇緊急情況,上好產鉗後可立即牽引,不必等待宮縮。


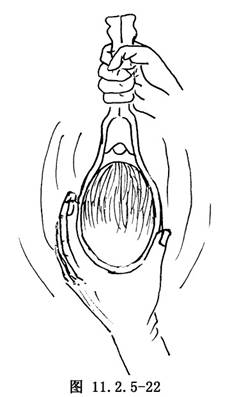
(7)卸下產鉗:當胎頭雙頂徑牽出後,即以右手握住鉗柄,按放置產鉗的相反方向取出右葉產鉗,卸右鉗時,應將鉗柄向左上傾斜取出,不可與產道平行抽出,以防損傷。同理卸下左葉產鉗。如取鉗較早,可能使胎頭大徑娩出困難。當胎頭大徑娩出時取下產鉗,可能增加會陰軟組織裂傷。
(8)牽出胎體及娩出胎盤:按自然分娩機轉牽出胎體。協助胎盤娩出。
(9)檢查軟產道:用陰道拉鉤及海綿鉗暴露及檢查宮頸、陰道及會陰有無撕裂,側切傷口有無上延,其後按層縫合。
12.2 中位產鉗術
胎頭雙頂徑尚未達坐骨棘水平以下,矢狀縫常在骨盆橫徑或斜徑上,因此,應首先糾正胎頭方位,使呈枕前位。中位產鉗術手術步驟與低位產鉗術基本一致,其特點如下:
(1)放置產鉗:因胎頭位置較高,放置產鉗位置亦較高。如胎方位不正,可於轉正胎方位後,術者右手仍握住胎頭,保持正確位置,防止胎頭轉回。並按低位產鉗術放置左葉產鉗,使鉗匙達到胎頭左側面頰部。其後再放右葉產鉗。如鉗鎖釦合有困難,不要強行合攏,應先調整右鉗葉,如仍不能合攏,可取出產鉗,檢查胎方位,再重新放置。
因胎頭位置較高,術中應注意勿夾入產道軟組織或臍帶。鉗鎖釦合後,認真檢查胎方位方能試牽引和牽引。
(2)牽引產鉗:因胎頭位置高,牽引時需沿產道彎曲向下向外牽引,向下角度略大於低位產鉗術。如矢狀縫在骨盆斜徑上,在牽引同時輕輕旋轉產鉗,使矢狀縫達骨盆出口前後徑上。當胎頭枕骨結節達恥骨弓下方時,再向水平及向上向外牽引(圖11.2.5-23),使胎額、鼻、口、頦部相繼娩出。
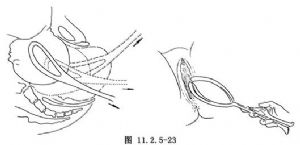
通常牽引2~3次可娩出胎頭,在宮縮間隙期,應略鬆開鉗鎖,減輕對胎頭的壓力。
中位產鉗術操作比低位產鉗術困難,胎頭骨質最低部愈高,損傷軟產道及胎兒的危險性愈大,因此,目前已很少應用,多爲剖宮產取代。無剖宮產條件時需由有經驗醫生施行。
12.3 Kielland′s產鉗術
適用於枕橫位、枕後位或胎頭傾勢不均時旋轉及牽引胎頭。放置前葉產鉗的方法有兩種:一種爲滑行法,另一種爲傳統法。現以枕右橫位爲例分述於下。
(1)滑行法
產鉗定向:術者用右手握住鉗柄,使產鉗前額面和鉗柄上小鈕對向胎兒枕骨方向(圖11.2.5-23)。
放置左前葉產鉗:術者先用右手握左葉產鉗的鉗匙(圖11.2.5-24),相繼改用左手握左葉鉗柄,使鉗匙凹面向前,右手伸入陰道後壁與胎頭右後側面之間,將鉗匙按低位產鉗術手法,順手掌滑至胎兒面部(圖11.2.5-25)。然後以右手中、示指推動鉗匙後緣,逐漸滑向恥骨聯合下方與胎頭左前側面之間,呈逆時針方向滑動,最後,使鉗匙達胎頭左面頰部(圖11.2.5-26)。在整個操作中,左鉗柄緊靠於右側臂部。



放置右後葉產鉗:按低位產鉗術放置右後葉產鉗,相繼用左手中、示指推動鉗匙向逆時針方向滑動45°(圖11.2.5-27),使鉗匙置於胎頭右面頰部,與左鉗匙相對。
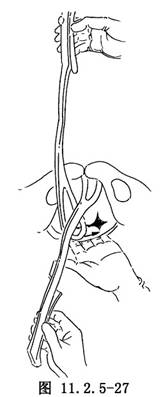
扣合鉗鎖:兩葉產鉗就位後,即扣合鉗鎖(圖11.2.5-28)。Kielland′s產鉗僅左葉有鉗鎖,右葉脛部各點可與其對合,因此較少發生扣合困難。
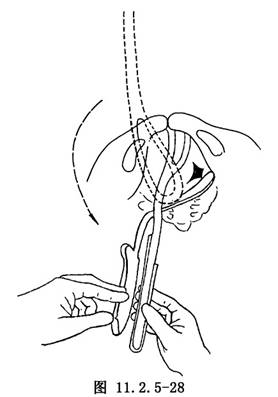
牽引及旋轉胎頭:術者用單手或雙手握住鉗柄,緩緩順產道軸線向下、向外牽引,並同時將鉗柄輕輕呈順時針方向轉90°(圖11.2.5-29),使胎頭矢狀縫轉至骨盆的前後徑上繼續牽引(圖11.2.5-30)。旋轉胎頭與向下牽引可分開施行,亦可邊向下牽引,邊旋轉胎頭。

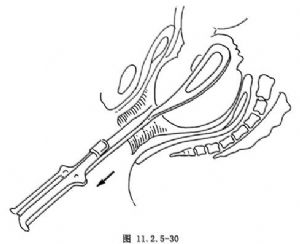
Kielland′s產鉗的特點:由於鉗匙長,頭彎淺,無盆彎。因此,適用於第二產程中胎頭位置異常,用於旋轉和牽引胎頭,協助胎兒娩出。Kielland′s產鉗放置正確後,是邊牽引邊旋轉還是牽引與旋轉分開進行,可根據具體情況而定。如骨盆寬大,胎兒相對較小,則可邊牽引邊旋轉。但目前一些學者強調旋轉與牽引必須分開,不可同時進行,以防母兒損傷。旋轉與牽引哪者在先,可根據胎頭位置的高低而定。旋轉胎頭應在骨盆腔最大平面進行。如胎頭高於此平面,則先牽引胎頭至此平面後旋轉,如胎頭低於此平面,則將胎頭輕輕上推至此平面後再旋轉。在正常情況下,多先旋轉後牽引。
(2)傳統法
放置左前葉產鉗:與滑行法不同,術者右手中、示指伸入陰道前壁與胎頭左前側面之間,左手握左鉗柄,凹面朝恥骨聯合,使鉗尖沿右手指掌面輕輕滑入陰道前壁與胎頭之間(圖11.2.5-31)。當術者將鉗柄向下移至水平位時,鉗尖則在陰道前壁與手指間向前滑入宮腔(圖11.2.5-32),鉗匙凹面對着恥骨聯合。其後將鉗柄自轉180°,鉗匙凹面則轉向後方與胎頭外形一致(圖11.2.5-33)。再輕輕下牽鉗柄(圖11.2.5-34),使鉗匙貼於胎頭左頂顳部。放置右後葉產鉗等步驟同滑行法。




Kielland認爲,當子宮緊緊包在胎頭上或子宮下段張力大而薄時,傳統法放置左前葉產鉗可能損傷膀胱及子宮,而滑行法更爲安全。故目前多不主張應用傳統法置鉗。
12.4 枕後位產鉗術
因持續性枕後位分娩受阻,應首先行旋轉胎頭術,如旋轉胎頭困難,或因妊娠合併重度妊娠高血壓綜合徵、子癇、心衰、產前出血等,不宜旋轉胎頭,或胎兒窘迫必須迅速結束分娩時,可行枕後位產鉗術。
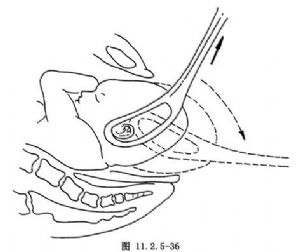
持續性枕後位常伴有胎頭俯屈不良,而呈仰伸狀態的頂先露,且胎先露高,操作較低位產鉗術困難,容易發生產道損傷。枕後位產鉗術手術步驟與低位產鉗術基本一致,其特點爲:①做較大會陰切開。②與低位產鉗術比較,放置產鉗時應使產鉗柄稍低於水平線,儘可能使鉗匙縱軸與胎頭頂頦徑方向一致(圖11.2.5-35)。③因胎頭位置較高,俯屈不良,牽引產鉗時應順產道彎曲稍向下漸轉水平位牽引,待胎頭達盆底,則稍向上向外牽引,以助胎頭俯屈,當胎額與鼻根達恥骨聯合下方時,胎頭枕部徐徐自會陰部娩出,然後稍向下向外牽引,使前額、鼻及面頰相繼娩出(圖11.2.5-36)。

12.5 面位產鉗術
顏面位時胎頭極度仰伸,使胎頭枕部與胎背接觸。頦後位不能經陰道分娩,頦前位可行產鉗術助產,其手術步驟與低位產鉗術基本相同,特點是:①做較大會陰切開術。②與頂先露不同,放置產鉗時,顏面位產鉗術之鉗匙放置在胎兒面頰兩側,胎頭頂部居鉗匙尖端之內,鉗匙縱軸與頂頦徑方向一致,當產鉗就位,鉗鎖合攏後,鉗柄應高於水平線。③牽引產鉗:首先應向下,向外牽引,使胎兒頦部達恥骨聯合下方,然後逐漸向上向外牽引,使胎兒鼻、眼、額、枕自會陰部相繼娩出(圖11.2.5-37,11.2.5-38)。

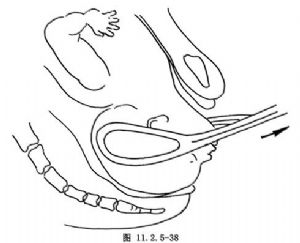
顏面位產鉗術操作較爲困難,容易引起胎兒損傷及產道撕裂,需由有經驗者施行。
12.6 位後出頭產鉗(Piper′s產鉗)術
胎頭必須達到盆底,方能施行後出頭產鉗術。其操作特點是:①做較大會陰切開術。②由助手提起或治療巾兜起胎兒四肢、軀幹和臍帶,使術者便於操作。③放置產鉗時,術者從胎兒腹側按低位產鉗術放入左葉產鉗,使鉗匙達胎頭右側面頰部,注意鉗匙尖略朝上,鉗柄略朝下,則鉗匙縱軸與枕頦徑一致。其後將右葉產鉗置於胎頭左側,使與左鉗匙位置相對。兩鉗匙尖端之內恰是胎頭頂部。④扣合鉗鎖及牽引產鉗。鉗鎖釦合後,向外向上牽引,使胎頭俯屈,當枕骨達恥骨弓下方時,繼續向上抬高鉗柄(圖11.2.5-39),胎兒頦、鼻、額則由會陰部相繼娩出。
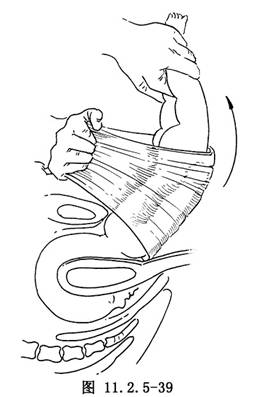
如條件有限,亦可用Simpson′s產鉗產代替Piper′s產鉗。
13 術中注意要點
2.陰道檢查要仔細,正確瞭解胎頭骨質最低部及雙頂徑的高低,以及矢狀縫方向和胎耳,可指引鉗匙放在胎兒兩側面頰部。
3.在放置鉗葉時,遇有阻力而不能向深處插入時,可能鉗端嵌在陰道穹窿部,此時切勿強行推進鉗葉,必須取出檢查原因,否則可能引起嚴重的陰道壁損傷。
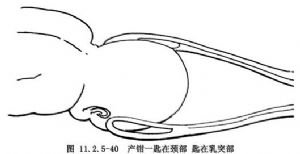
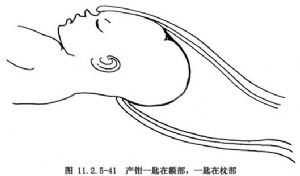
4.放置產鉗後,如鉗鎖不易合攏,其原因可能是:胎方位爲枕橫位,或放置產鉗位置不正,使一葉鉗匙放在胎頭乳突部,另一匙在頸部;或一葉鉗匙放在胎頭額部,另一匙在枕部(圖11.2.5-40,11.2.5-41)。在此種情況下,如用力合攏鉗鎖及牽引,則可引起胎兒嚴重腦幕撕裂、顱內出血、面神經麻痹或眼球損傷及產道嚴重撕裂,甚至子宮破裂。因此,發現鉗柄不能合攏,應查明原因,再做適當調整及處理。
5.置鉗時,如遇有雙頂徑已越出宮口,胎頭骨質部分已達+2以下,但宮口仍有小邊不能開全,術者在陰道內的手指尖一定要保持在宮口內,以防損傷陰道穹窿。
6.牽引產鉗時用力要均勻、適當,速度不宜過快,也不能將鉗柄左右搖晃。
7.牽引有困難(即胎頭不見下降)時,其原因可能爲:
①牽引方向不正確。
②骨盆與胎頭不相稱。
③不適合的胎頭方位,注意切勿用強力牽引,必須查出原因進行糾正,否則易致胎兒及產道損傷。
8.牽引時產鉗滑脫,其原因可能爲:
①產鉗放置位置不正確,鉗葉位置較淺或徑線不合適;
②胎頭過大或過小。不論在什麼情況下,產鉗滑脫對胎兒及產道都可引起嚴重損傷,所以在扣合產鉗時,必須檢查鉗葉位置深淺,是否緊貼胎頭。並應做試牽,有滑脫可能時,立即停止牽引,重新檢查胎頭方位及放置產鉗。
14 術後處理
產鉗術術後做如下處理:
1.因產程長,胎頭壓迫膀胱頸部較久,可發生尿瀦留,術後應留置導尿管開放24h。
2.產後常規探查產道,如有宮頸或陰道裂傷,應立即縫合。
15 併發症
15.1 1.新生兒嚴重頭皮水腫
產鉗術及胎頭吸引術後,新生兒可產生輕度頭皮水腫,48h內自然吸收。產鉗操作時間長,胎頭吸引術負壓過大,牽引時間長,旋轉及牽引力較大或多次滑脫,均可造成嚴重頭皮水腫,布及胎頭頂部、顳部及枕部,頭皮表面伴有水皰及擦傷。此新生兒出生後要少搬動,給予維生素K112mg肌注,1/d共3d。擦傷及水皰部塗以抗生素軟膏預防感染。一般頭皮水腫於72h左右吸收,無後遺症。
15.2 2.新生兒頭部血腫
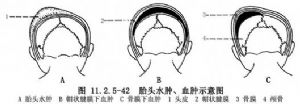
與新生兒頭皮水腫原因相同。可分爲2種類型:帽狀腱膜下血腫及骨膜下血腫(圖11.2.5-42)。在新生兒出生後,頭皮水腫逐漸吸收,於胎頭頂部可觸到有波動感之血腫。帽狀腱膜下血腫不受骨縫限制,骨膜下血腫邊界與骨縫走行一致,且張力較大。雙側或單側頂骨部血腫較多見,枕骨部血腫少見。胎頭部血腫在出生後數週或3個月內吸收。較大血腫可纖維化或鈣化。頭部血腫還可加重新生兒黃疸,影響食慾及體重上升,偶可併發感染。有頭部血腫的新生兒出生後應少搬動,維生素K112mg肌肉注射,1/d共3d。如血腫直徑超過5cm,可酌情在出生後24~48h後抽出積血,如抽出積血量達小兒體重1%時,應給予補充新鮮全血。帽狀腱膜下出血量較多,經止血、抽出、包紮無效時,應切開清除血腫。頭皮穿刺點壓迫半小時左右,敷以紗布加壓包紮6h。
15.3 3.新生兒顱內出血
如胎頭位置高、胎方位不正,牽引產鉗或胎頭吸引器使用時間較長,或吸引器反覆滑脫均可引起顱內出血。體重較大的新生兒因操作困難,早產兒因組織脆弱,更容易發生顱內出血。
輕度顱內出血可表現不安、哭聲單調或尖叫,檢查面色微紺,前囪張力較大、“落日眼”;四肢張力增加或面部、四肢肌肉抽搐等。嚴重顱內出血,因腦壓增高,新生兒表現面色蒼白、反應遲鈍、呼吸微弱、心率緩慢、肌張力低下,甚至死亡。部分早產兒於出生後48h左右才表現出臨牀症狀,應注意觀察即時處理。顱內出血的治療,主要爲止血、脫水、鎮靜、止痙及預防感染等。
15.4 4.新生兒其他損傷
如產鉗位置不正,鉗匙尖壓在耳前部,可引起面神經麻醉,輕者1周左右自然恢復,重者需理療。枕橫位時若鉗匙尖壓在眼眶部,可發生眶骨骨折,甚至眼球脫出。鉗匙尖如直接壓在眼球上,可發生角膜後彈力層破壞,生後出現角膜混濁,遺留視力障礙。亦可發生眼球後出血,使眼球凸出,應立即以手指壓迫眼球止血10min左右,並注射止血劑,如眼球不再繼續突出,表示出血停止。
15.5 5.母體併發症
①軟產道損傷:骨產道損傷少見。主要多見於宮頸和陰道壁撕裂傷及會陰Ⅲ度裂傷。產後應由外向內認真地檢查,如有異常和裂傷,則由內向外仔細地修補、縫合。②血腫:軟產道裂傷可發生出血,造成血腫,上至闊韌帶和後腹膜,下至陰道下段均可形成血腫,重者可導致失血性休克,故應徹底止血。及時發現,及早行血腫清除。③感染:由於陰道內操作多,會陰切口大或有裂傷,加之失血,抵抗力下降,感染機會增多,故術後應給予抗生素防感染。④生殖道瘻亦有發生,但較少見。